http://www.anm.org.ve/FTPANM/online/2015/Boletines/N76/N76.html

Sherwin B. Nuland termina su magnífico libro, «How We Die: Reflections on Life’s Final Chapter» o ¨Cómo morimos, reflexiones en el capítulo final de la vida¨ (1994), donde describe en claros detalles el proceso mediante el cual la vida sucumbe a la violencia, la enfermedad o la ancianidad concluyendo con una personal reflexión sobre la muerte que incluye una declaración de sus propias intenciones, una especie de planificación anticipada o instrucciones previas: Falleció en 2014 a los 83 años de un cáncer prostático.
- «El día que yo padezca una enfermedad grave que requiera un tratamiento muy especializado, buscaré un médico experto. Pero no esperaré de él que comprenda mis valores, las esperanzas que abrigo para mí mismo y para los que amo, mi naturaleza espiritual o mi filosofía de la vida. No es para esto para lo que se ha formado y en lo que me puede ayudar. No es esto lo que anima sus cualidades intelectuales. Por estas razones no permitiré que sea el especialista el que decida cuándo abandonar. Yo elegiré mi propio camino o, por lo menos lo expondré con claridad de forma que, si yo no pudiera, se encarguen de tomar la decisión quienes mejor me conocen. Las condiciones de mi dolencia quizá no me permitan “morir bien” o con esa dignidad que buscamos con tanto optimismo, pero en lo que mí dependa, no moriré más tarde de lo necesario simplemente por la absurda razón de que un campeón de la medicina tecnológica no comprenda quién soy»
Sirva este introito de Nuland (1930-2014), cirujano, y escritor que enseñó medicina, bioética e historia de la medicina en la Escuela de medicina de la Universidad de Yale, USA, para adentrarnos en eso que a todos preocupa, pero sobre lo cual no queremos pensar ni mucho menos hablar, el cómo morir…
Antes, debo referirme al libro de Mitch Albom “Tuesday with Morrie, an old man, a young man and life’s greatest lesson”*, donde el joven periodista autor se reúne cada martes con su antiguo maestro de sociología quien agoniza sus contados días atrapado en el cerco inexorable de una esclerosis lateral amiotrófica, mostrándole el profundo significado de la vida. El Cuarto Martes, o Hablemos sobre la muerte, le dice más o menos lo siguiente: “Comencemos con esta idea: todo el mundo sabe que va a morir, pero nadie se lo cree… si lo creyéramos de veras, haríamos las cosas diferentes, por tanto, deberíamos prepararnos para el gran momento”.
En otro párrafo del capítulo le dice, -“Hagamos como los budistas hacen, tengamos cada día un pajarito posado en nuestro hombro a quien preguntemos, ¿Es hoy mi día? ¿Es hoy el día en que moriré? ¿Estoy preparado? ¿Estoy haciendo todo lo que necesito hacer? ¿Estoy siendo la persona que quiero ser? La verdad es Mitch, que una vez que aprendemos cómo morir, aprendemos cómo vivir… Pero ¿por qué es tan difícil pensar en la propia muerte?, porque vamos como sonámbulos, sin experimentar ni sentir el mundo en su totalidad, porque estamos medio adormecidos haciendo automáticamente las cosas que tenemos que hacer… Pero esas cosas en que empeñamos tanto tiempo y esfuerzo bien podrían no ser tan importantes pues estamos muy comprometidos en eso material que ya no nos satisface. Sólo el amor nos provee seguridad espiritual, sin amor somos pájaros con un ala rota…”
-
Hay momentos en nuestras vidas, especialmente cuando se va estrechando nuestro periplo vital en que necesariamente debemos pensar en la muerte y su complejidad, precisamente en estos tiempos de frialdad afectiva y tecnología desbordada.
El caso de mi paciente Cristina, fue sin lugar a dudas uno muy triste. Contaba 75 años al momento de su muerte, pero les aseguro que estaba tan bien conservada y era tan pizpireta, que nadie le calcularía más de sesenta… Un infausto día salir del ascensor del edificio donde vivía con unas bolsas de automercado, una vecina intolerante y medio trastornada le metió el pie intencionalmente; desde su altura se fue al suelo fracturándose el fémur derecho. Al cabo de unas semanas la prótesis colocada no fue tolerada y hubo de ser reemplazada por una segunda. Una infección secundaria llevó a su extracción dejando un tutor en el sitio en espera de una mejor ocasión. Muchas semanas después y llegado el momento oportuno, se llevó nuevamente a pabellón para un segundo reemplazo. Se administró un anticoagulante –heparina- para evitar una trombosis venosa profunda y fue enviada a casa.
Un aciago domingo y en extrañas circunstancias, a eso de las 7.00 am se golpeó la cabeza ¨con una puerta¨. Uno de esos infaustos ¨accidentes hogareños¨, pues no hay una prueba para detectar el maltrato infligido intencionalmente y de los cuales sólo Dios conoce. Largos minutos después la aquejó un intenso dolor de cabeza con vómitos fáciles. Fue llevada a la institución hospitalaria donde se diagnosticó un sangrado intracraneal, un ominoso hematoma epidural que clamaba por su inmediata evacuación para evitar que las estructuras intracraneales se herniaran a través de la apertura de la tienda del cerebelo comprimiendo el tallo cerebral.
* Broadway Books, 1997
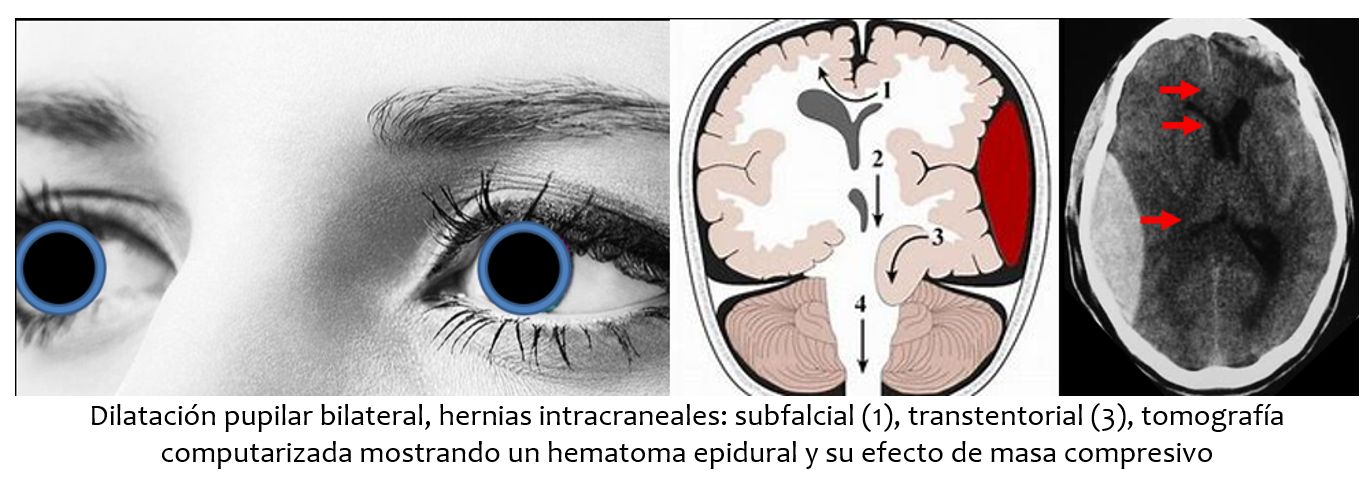
Llamado por la familia se me comentó que el marido, ladino, llevaba una vida marital paralela, tenía un hijo recién nacido y la adúltera acosaba telefónicamente a mi paciente echándole en cara su disminuida condición de estéril, de infértil… Cuando la vi en la emergencia a las 12.00 m, tenía ambas pupilas ampliamente dilatadas y no se contraían a la luz intensa; al tocar la córnea -lo claro de sus ojos- estructuras muy sensibles al dolor, no hubo respuesta, como tampoco sus ojos se movieron lateralmente al movilizar suavemente su cabeza hacia los lados –maniobra de ojos de muñeca-. La postura corporal era anormal, manteniendo extendidos los brazos y las piernas, los dedos de los pies apuntando hacia abajo y la cabeza y el cuello algo arqueados hacia atrás. El pellizcamiento de su brazo, solo lograba un movimiento tónico que exageraba la rigidez indicando un grave daño cerebral: tenía un severo compromiso del tallo cerebral que prenunciaba un fracaso terapéutico pues la muerte cerebral ya existía.
Hablé con el neurocirujano comentándole con mucho respeto que la paciente estaba descerebrada y que cualquier intento por mejorarla mediante cirugía, sería inoportuno, abusivo y fútil. Me replicó que ya había hablado con el marido y que él le había dado su consentimiento. La cirugía se retrasó y se realizó siete horas más tarde, eliminando, aún más, cualquier posibilidad de remota recuperación. No reganó conciencia pues no es raro que, al descomprimir el cerebro, si hay esperanza, el paciente muestre rápidos signos de mejoría. Fue trasladada a la unidad de terapia intensiva y allí comenzó el soporte de sus parámetros vitales: ventilación asistida, tensión arterial mantenida con vasopresores, hidratación y antibióticos profilácticos.
Al día siguiente muy temprano en la mañana me fui a hablar con el director de la unidad. Me trató como si fuera un criminal casi acusándome de que estaba sugiriéndole una eutanasia activa; pero no era así, solo quería hacerle notar mis hallazgos neurológicos del día anterior. No hubo comunicación provechosa ni ese día ni los posteriores cuando hablé con otros médicos subalternos.
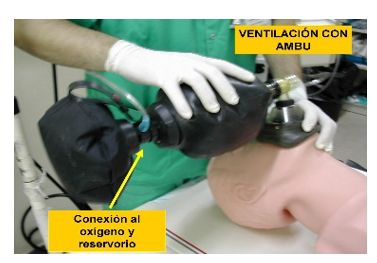 El día miércoles fue llevada en ascensor al departamento de radiología con la finalidad de practicarle una tomografía computarizada cerebral y conocer el estado de su cerebro luego de la cirugía descompresiva. Mientras descendían apoyándola mediante ventilación con un ambú, hizo una parada respiratoria y el personal que la trasladaba no pudo ayudarla; así que falleció en pocos minutos.
El día miércoles fue llevada en ascensor al departamento de radiología con la finalidad de practicarle una tomografía computarizada cerebral y conocer el estado de su cerebro luego de la cirugía descompresiva. Mientras descendían apoyándola mediante ventilación con un ambú, hizo una parada respiratoria y el personal que la trasladaba no pudo ayudarla; así que falleció en pocos minutos.
Ella no había tomado previsiones para una situación tal; nada había dejado por escrito para ese momento de la verdad que es la muerte y que está tan cerca de nosotros como la sombra al cuerpo. Me contaron que después la ceremonia de cremación, el ladino marido, preguntó a la familia quién quería conservar las cenizas…

-
Mi segunda paciente Lucila de 91 años, vivía sola, era independiente, tenía una mente muy lúcida y despierta. Aunque no salía de su apartamento, sus hijos, muy pendientes de ella le prodigaban todo cuanto necesitaba.
No se hallaba con un extraño en casa, así que el servicio doméstico iba tres veces por semana, aseaba, le dejaba la comida preparada sólo para calentar y se iba. Tarde en su vida se había graduado de abogado y con muy buenas calificaciones. Nunca ejerció. Era crítica de la política y sus juicios solían ser muy ajustados a la realidad. Su carácter era muy fuerte, le gustaba querellarse y difícilmente daba su brazo a torcer. Sus hijos muy preocupados me consultaron sobre llevarla a la Mansión del Sagrado Corazón, una institución para mujeres de edad avanzada, aunque también recibe algunas más jóvenes que trabajan. Allí obtendría compañía, seguridad y comida. Les dije que ella no se adaptaría a una situación así porque la conocía muy de cerca. Un defecto en sus pies le dificultaba calzarse y sólo vestía unas medias gruesas y se apoyaba en una andadera o bastón.
Cierto día se cayó en el baño. Por su teléfono celular llamó a una hija quien inmediatamente se trasladó a su apartamento. La encontró en el suelo rodeada de un charco de sangre. Un ominoso hilo de sangre se escapaba por su oído derecho, una otorragia, signo inconfundible de una fractura del peñasco del hueso temporal de la base craneal que al afectar al conducto auditivo externo y desgarrar la membrana timpánica permite el escape de la sangre. Una ambulancia la trasladó a la unidad de terapia intensiva de una clínica de la ciudad. Ingresó consciente y orientada quejándose de intenso dolor de cabeza. La secretaria no me permitió el paso, pero una tarjeta de presentación dirigida a los tratantes, trajo de inmediato la sonrisa de tres intensivistas que habían sido mis alumnos. Hablamos con distensión acerca de los límites que obligan a los médicos de conocer cuándo detenerse…
Los estudios de neuroimagen mostraron la fractura y una acumulación de sangre intracraneal con desplazamiento de las estructuras medianas hacia el lado izquierdo. El hematoma epidural es una emergencia de emergencias, y de común acuerdo con la familia se decidió su evacuación quirúrgica. Toleró el procedimiento y como podría esperarse a las pocas horas se presentaron complicaciones respiratorias por aspiración de contenido gástrico.
La respiración fue mantenida mediante un ventilador automático. La tensión arterial no podía ser sostenida por sus propios medios y así, se emplearon vasopresores para permitir la perfusión de sangre a órganos y tejidos. No era difícil percibir la gravedad de la situación; aunque había sido una persona saludable podía adivinarse que había consumido buena parte de su reserva orgánica y que, si no salía pronto de la gravedad inmediata, podría terminar en un estado vegetativo; algo que ella no hubiera nunca querido o aceptado. Transcurridos tres días y no viendo salida, y de nuevo en conversación con sus familiares, se decidió reducir lentamente la cantidad de vasopresores; inmediatamente la tensión arterial descendió y ello fue todo… Realmente nunca habría tenido oportunidad de sobrevivir.
Era una mujer previsiva y en un sobre abierto dejó por escrito para sus hijos lo que quería que se hiciera con sus restos en caso de fallecer; ordenó su cremación, no publicar en la prensa una nota luctuosa para evitar que los bancos congelaran sus cuentas; dejó copias de su partida de nacimiento, de su partida de divorcio, de su cédula de identidad, pero algo faltó, su testamento de vida notariado…
Varias lecciones podrían obtenerse de estos dolorosos casos…
Una de ellas se relaciona con el famoso axioma Primum Non Nocere o principio de beneficencia y no maledicencia. Una y otra vez, esta frase, incluida mi persona, había sido atribuida con irritante frecuencia a Hipócrates, y aún incluida frívolamente en su famoso juramento. En ocasiones se ha dicho también que el famoso mandamiento, es una criatura de Galeno. Según Worthington Hooker, el más distinguido moralista de la medicina americana del siglo XIX, el crédito debe ir al patólogo y médico parisino Auguste François Chomel (1788-1858), sucesor de Läennec en la Cátedra de Patología Médica de la Universidad de París y preceptor de Pierre Louis, médico francés introductor del método numérico en medicina y padre espiritual de la medicina basada en la evidencia al demostrar la inutilidad de la sangría en pacientes con neumonías. Aparentemente, el axioma era parte de la enseñanza oral de Chomel. Las circunstancias históricas que rodearon la acuñación de esta relativamente moderna expresión intemporal, fue la de una época de conflicto, cuando a la agresividad de los terapeutas tradicionales se enfrentó al de los abstencionistas, creyentes en las capacidades curativas de los procesos naturales (vis medicatrix naturae).
-
La nueva enfermedad del desarrollo tecnológico: El encarnizamiento o empecinamiento terapéutico.
-
l nuevo derecho: Morir con dignidad.

El médico ha sido el heredero nato de los saberes y poderes que alguna vez emanaron del pensamiento mágico y religioso; de ello dimanó una concepción muy paternalista de su relación con el paciente; es decir, el médico sabría mejor que el mismo paciente lo que era mejor para él. El devenir del concepto ha reafirmado un sentimiento de omnipotencia de la medicina como ciencia, y como que se basa en ella, de la profesión médica como arte, que la induce a pensar que siempre tiene la respuesta para todos los problemas que afectan la salud.
El vertiginoso e insaciable progreso del conocimiento científico en materia de ciencias básicas y su aplicación a la asistencia y tratamiento de enfermedades ha conducido al concepto erróneo de que hay una solución para cada problema, y, en consecuencia, al alejamiento de la aceptación de la muerte como lógico final de la vida.
La introducción de una modalidad asistencial, la terapia intensiva, nació de la necesidad de rescatar la vida a aquellos que irremisiblemente la perdían cuando existían posibilidades de subsistir sin mayores limitaciones. Ello planteó como problema fundamental la discusión acerca de la llegada de la muerte. Los hechos que ha suscitado a su alrededor incluyen el advenimiento de una ¨nueva enfermedad¨ que se ha designado como distanasia, ¨encarnizamiento, ensañamiento o empecinamiento terapéutico¨[1], siendo el empleo de todos los medios posibles, sean proporcionados o no, para prolongar artificialmente la vida y por tanto retrasar el advenimiento de la muerte en pacientes en el estado final de la vida, a pesar de que no haya esperanza alguna de curación; pero a la inversa y como reacción, de la confrontación ha surgido un ¨nuevo derecho¨, que es el de ¨morir con dignidad¨.
El encarnizamiento terapéutico viene a ser un concepto multifactorial sumamente complejo derivado de las desmesuradas expectativas de curación de las enfermedades que se ha sembrado en la población con el imperativo de preservar siempre la vida biológica como un valor sagrado; ello ha traído aparejada la aplicación excesiva de procedimientos tecnológicos en medicina, no siempre debidamente meditadas sus indicaciones y expectativas, y sopesados sus costes en sufrimiento y dinero. Por desgracia, no por raridad se asiste a un penoso proceso de exageración de la atención médica donde la muerte llega en medio de un insoportable aislamiento y soledad del paciente, monitoreo constante y muchas veces excesivo de variables biológicas (perfiles de laboratorio diarios y en forma rutinaria) y estudios radiológicos (radiografía del tórax en cama sobre base diaria), modificaciones terapéuticas y aparatos que sustituyen las funciones básicas del ser humano en medio de sufrimiento extremo, angustia prolongada e interminable y en no pocos casos la indiferencia aparente o manifiesta de los médicos y personal paramédico que lo asiste.
-
El testamento de vida
El cuerpo muere cuando ya no puede expresar lo
que el alma siente.
¡Haga lo que sea doctor…! Es la voz que a menudo se escucha cuando una persona en condiciones de extrema gravedad, muchas veces con avanzada edad a cuestas portador de enfermedades crónicas insolubles o terminales, visita un facultativo o es recibido en una sala de emergencias en muy mal estado… Infortunadamente, es este un mandato que recibe el médico de sus allegados que lo faculta a hacer precisamente eso:
¡Hacer todo lo que sea!
Es muy frecuente que los familiares soliciten la aplicación de medidas extraordinarias para el soporte de la vida y no el propio paciente, que por su condición de enfermedad no está en condiciones de decidirlo. En tal caso, la pregunta inevitable es: ¿hay coincidencia entre la opinión de los familiares con la del paciente si estuviera en condiciones de decidir? Un individuo que ha vivido con un modelo existencial determinado y que por alguna razón no puede tomar decisiones por sí mismo, ¿aceptaría que un familiar decida que viva indefinidamente en tal condición? ¿o lo contrario? En este terreno, dado la variada casuística que se produciría, seguramente existen más preguntas que respuestas.
[1] Encarnizamiento. Acción de encarnizarse ǁ2. Crueldad con que alguien se ceba en el daño de otra persona.
 (Doctor en derecho, abogado penalista: Alberto Arteaga Sánchez, El Diario de Caracas, miércoles 21 de noviembre de 1990). Y es que si bien la medicina y la ciencia deben orientar sus esfuerzos a mejorar nuestras condiciones de vida, no significa ello que no debamos mejorar nuestras condiciones de muerte, la cual cada vez se ha deteriorado más al convertirse en un proceso mecánico, inhumano, prolongado artificialmente, convirtiendo al hombre en su momento culminante en un aparato viviente que, entre tubos, conexiones, monitores y drogas de soporte, se extingue sin remedio, ante la desolación de familiares y amigos, golpeados física, moral y económicamente
(Doctor en derecho, abogado penalista: Alberto Arteaga Sánchez, El Diario de Caracas, miércoles 21 de noviembre de 1990). Y es que si bien la medicina y la ciencia deben orientar sus esfuerzos a mejorar nuestras condiciones de vida, no significa ello que no debamos mejorar nuestras condiciones de muerte, la cual cada vez se ha deteriorado más al convertirse en un proceso mecánico, inhumano, prolongado artificialmente, convirtiendo al hombre en su momento culminante en un aparato viviente que, entre tubos, conexiones, monitores y drogas de soporte, se extingue sin remedio, ante la desolación de familiares y amigos, golpeados física, moral y económicamenteEl lugar natural de la enfermedad es el lugar natural de la vida, la familia: la dulzura de los cuidados espontáneos, el testimonio de afecto, el deseo común de curación, todo entra en complicidad para ayudar a la naturaleza que lucha contra el mal, y dejar al mismo mal provenir a su verdad…

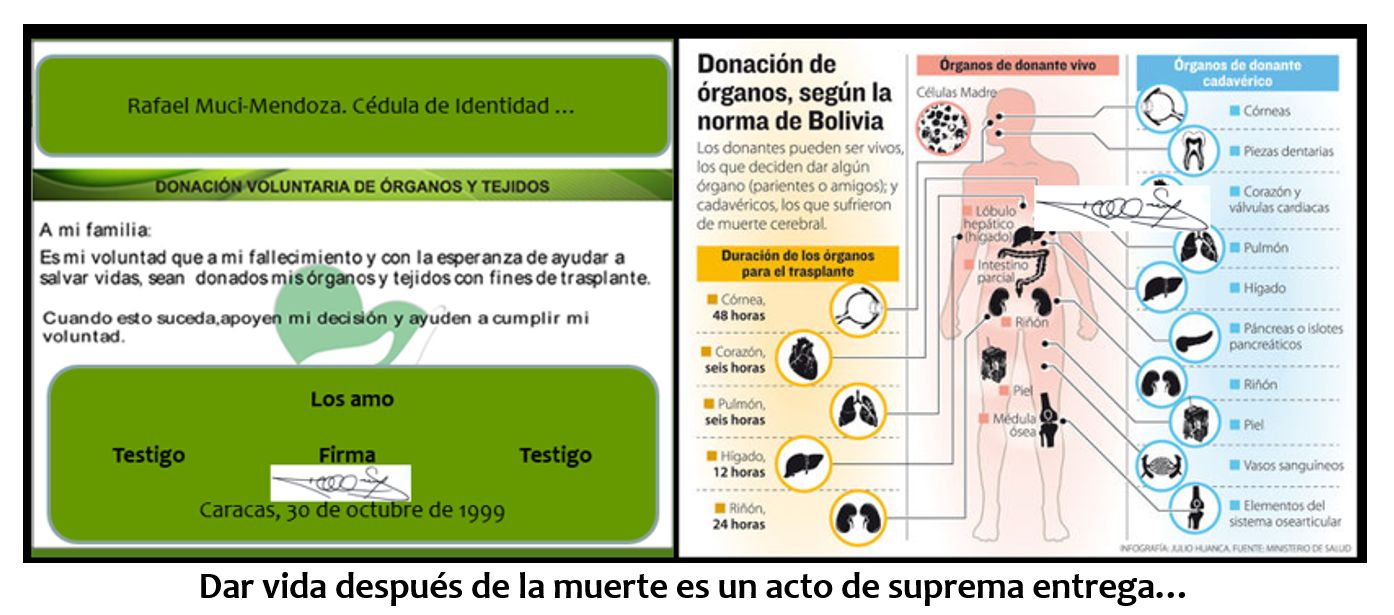
Es aquí donde entra la consideración previa del término testamento de vida, testamento vital, documento de voluntades anticipadas o de instrucciones previas, referido al documento escrito por el cual un ciudadano manifiesta anticipadamente su voluntad -con objeto de que ésta se cumpla en el momento que no sea capaz de expresarse personalmente-, sobre los cuidados y el tratamiento de su salud, o, una vez llegado el fallecimiento, sobre el destino de su cuerpo o de sus órganos.
Su aplicación se entiende en previsión de que dicha persona no estuviese consciente o con facultades suficientes para una correcta comunicación. En él, la persona que realiza el testamento define como quiere se produzca su muerte si se dieran unas determinadas circunstancias. En este sentido puede decirse que define lo que para él es una muerte digna en un contexto de final de la vida.
¿De qué ha muerto?: de palabras que nunca dijo.

 Testamento biológico del doctor Augusto León Cechini (1920-2010)[1]:
Testamento biológico del doctor Augusto León Cechini (1920-2010)[1]:
Instrucciones para mi atención médica.
Yo, _________________________________ quiero participar en mi propia atención médica hasta donde sea posible. Pero reconozco que un accidente o una enfermedad me pueden incapacitar para ello. Si esto llegara a suceder, este documento intenta orientar a los que deberán tomar decisiones en mi nombre. Lo he preparado cuando todavía soy legalmente competente. Si estas instrucciones crean un conflicto entre mis deseos y los de mis familiares, o con la política del hospital, o con los principios de quienes me suministran cuidado, exijo que mis instrucciones prevalezcan, a menos que coliden con disposiciones legales o expongan al personal médico o al hospital a riesgos sustanciales de orden penal.
Deseo una vida larga y completa, pero no a cualquier precio. Si mi muerte es cercana y no pude ser evitada, y si he perdido la capacidad de relacionarme con otros y no tengo posibilidades de recuperar mis capacidades, o mi sufrimiento es intenso e irreversible, no deseo que mi vida se prolongue. Pido no ser sometido a procedimientos quirúrgicos o de resucitación. No deseo medidas de soporte de la vida como servicios de terapia intensiva, ventiladores mecánicos, o cualquier otro procedimiento de prolongación de la vida incluido administración de antibióticos o de sangre. Deseo, más bien, ser sometido a medidas de confort y soporte, que faciliten mi interacción con otros hasta donde será posible y me permitan morir en paz.
Con el fin de que estas medidas se cumplan y para su debida interpretación, autorizo a ______________________________ para aceptar, planificar y rehusar tratamiento, en cooperación los médicos y el restante personal de salud. Esta persona conoce cuánto valor le atribuyo a la experiencia de vivir y como temo a la incompetencia, sufrimiento y agonía. Si no es posible localizar a esta persona, autorizo a ____________________________ para que tome decisiones en mi nombre. He discutido con ellos mis deseos concernientes al cuido terminal y creo que su juicio interpretará el mío.
Finalmente, he tratado con ellos las siguientes instrucciones de carácter específicos relativos a mi cuido:
_________________________________________________________
Fecha: _________________Firma (s)____________________________
Testigos y cédula de identidad
______________________y __________________________________
Este documento, una vez notariado, puede ser consignado en copias, al cónyuge, al médico de la familia, al abogado, a los hijos y otros familiares.
- Documento de cremación: si fuera el deseo del paciente.
Quien suscribe, _________________________de nacionalidad venezolana, de estado civil ______, domiciliado en la ciudad de Caracas, Distrito Capital, titular de la cédula de identidad número V- __________, en pleno uso de mis facultades físicas y mentales para la fecha de otorgamiento de este documento, declaro: «Que es mi voluntad expresa que, al momento de mi fallecimiento mis restos sean cremados.
Dejo a mis descendientes la decisión del destino que darán a mis cenizas».
En Caracas, a la fecha de su autenticación___________________
(Requisitos: Este documento es individual y debe ser notariado. Utilizar papel oficio. Arriba debe ir firmado por un abogado con su número de inscripción en el Instituto de Previsión Social del Abogado (IMPREABOGADO)
-
- [1]Profesor titular de Clínica Médica, Universidad Central de Venezuela. Padre moderno de los estudios de bioética en el país.
-
- Limitación del esfuerzo terapéutico: no deseo que se prolongue mi vida por medios artificiales, tales como técnicas de soporte vital, fluidos intravenosos, fármacos (incluidos los antibióticos) o alimentación artificial (sonda nasogástrica o enterostomía).
- Cuidados Paliativos: solicito unos cuidados adecuados al final de la vida, que se me administren los fármacos que palien mi sufrimiento, especialmente –aún en el caso de que pueda acortar mi vida- la sedación terminal, y se me permita morir en paz.
- Si para entonces la legislación regula el derecho a morir con dignidad mediante eutanasia activa, es mi voluntad evitar todo tipo de sufrimiento y morir de forma rápida e indolora de acuerdo con la lex artis ad hoc.
- Testamento vital en la red de la Asociación Federal Derecho a Morir Dignamente.Yo _______________________con cédula de identidad n°. _________ Mayor de edad, con domicilio en ________
En plenitud de mis facultades, libremente y tras una adecuada reflexión, declaro: Que no deseo para mí una vida dependiente en la que necesite la ayuda de otras personas para realizar las «actividades básicas de la vida diaria», tales como bañarme, vestirme, usar el servicio, caminar y alimentarme.
Que si llego a una situación en la que no sea capaz de expresarme personalmente sobre los cuidados y el tratamiento de mi salud a consecuencia de un padecimiento (tal como daño cerebral, demencia, tumores, enfermedades crónicas o degenerativas, estados vegetativo deparado de accidentes cerebrovasculares o cualquier otro padecimiento grave e irreversible) que me haga dependiente de los demás de forma irreversible y me impida manifestar mi voluntad clara e inequívoca de no vivir en esas circunstancias, para poder morir con dignidad, mis instrucciones previas son las siguientes:
De acuerdo con la Ley designo como Representante a __ / Tres testigos (en su caso) __ Firmas de todos ellos y el signatario

-
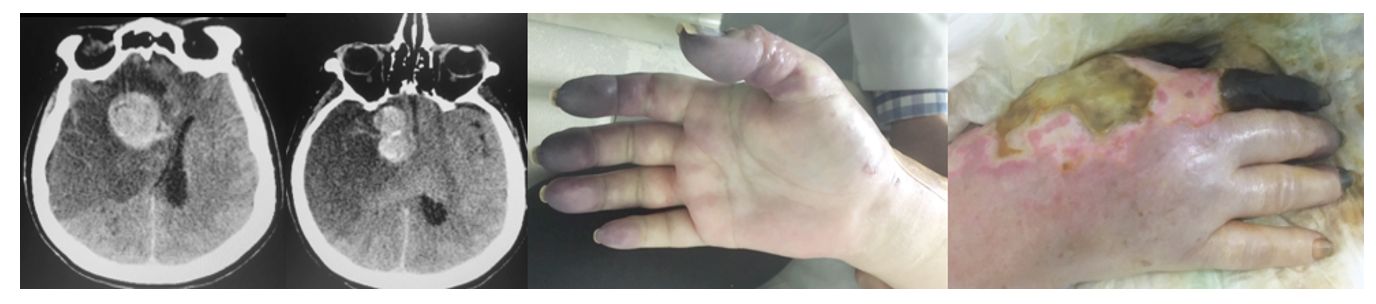
Tuve una reciente experiencia (2018): una paciente de 76 años con ictus condicionado por un sangrado subaracnoideo por rotura de un aneurisma gigante de la arteria cerebral media derecha; la tomografía computarizada del cerebro mostró el aneurisma con severo edema cerebral y efecto de masa sobre estructuras cercanas con hernias intracraneales. En mi opinión estaba descerebrada. Ingresó en coma profundo y prontamente fue llevada a pabellón para colocar un clip en el cuello del aneurisma. De vuelta a su cama no se produjeron signos de mejoría. Antes bien su situación se fue agravando con el paso de los días por la presencia de una neumonía nosocomial de múltiples focos, desarrollando también una gangrena digital por efecto del vasopresor norepinefrina empleado para mantener la tensión arterial. Permaneció 35 días en la unidad… Finalmente falleció, tenía un amplio seguro de enfermedad en dólares…
-
Me refiero nuevamente al afamado cirujano Sherwin Nuland (1930-2014), en su clásico libro, «How We Die: Reflections on Life’s Final Chapter.» o ¨Cómo morimos, reflexiones en el capítulo final de la vida¨ (1994), más allá de sus descripciones de embolias, aneurismas rotos, diseminación de metástasis y funciones corporales fuera de control y en declive, «Cómo morir» es una crítica a la profesión médica que ve la muerte como un enemigo a combatir, con frecuencia más allá del punto de futilidad; asienta que, Ars moriendi es ars vivendi: el arte de morir es el arte de vivir. No hay manera de adivinar cuál será mi última década o si mi vida será más larga; hay demasiadas imponderables: La buena salud es una garantía de nada. La única certitud que tengo acerca de mi propia muerte es la misma que todos tenemos en común: Quiero irme sin sufrimiento. Hay quienes quieren irse sin sufrimiento, otros que desean que sea rápido: una enfermedad libre de angustias, rodeado de las personas y cosas que ama. La dignidad que buscamos en el morir debe encontrarse en la dignidad con la que hemos vivido nuestras vidas, esa honestidad y gracia de los años vividos que a la final es la real medida del cómo morir; la muerte sólo concierne al moribundo y a aquellos que lo aman…
Debo enfatizar que «la necesidad de la victoria final de la naturaleza era esperada y aceptada en generaciones anteriores a la nuestra. Los médicos estaban mucho más dispuesto a reconocer los signos de la derrota y a ser mucho menos arrogantes que los que ahora la niegan».
¡Doctor, ¿me da permiso para morir?!



 François de Salignac de la Mothe-Fénelon, arzobispo de Cambrai, escribió en 1699 sus ¨Aventuras de Telémaco¨. Siendo el tutor de Luis, quien fue duque de Burgundy, nieto de Luis XIV y sucesor al trono de Francia, el arzobispo creó una secuencia particular a La Odisea en la cual el joven Telémaco sale en la búsqueda de su padre, Ulises, quien había estado impedido de retornar al reino de Ítaca después de la Guerra de Troya. El joven Telémaco no estaba solo en sus peligros; viajaba con Mentor, un venerable sabio que en realidad era la transfiguración de la diosa Minerva (Palas Atenea), hija de Zeus, a quien igualaba en sabiduría, como también a Métis, personificación de la astucia y a quien se atribuía la invención de la ciencia, el arte y la agricultura. Mentor le garantizaría protección sobrenatural y sabios consejos. Bajo su guía, Telémaco creció y alcanzó la madurez hasta que se transformó en un rey justo y poderoso. Poco después que Telémaco encontrara a su padre, Mentor sintió que su trabajo había terminado. Antes de despedirse, Minerva se reveló a sí misma y le dijo, ¨Te dejo, hijo de Ulises, pero mi sabiduría estará contigo por tanto tiempo como la necesites. Ha llegado el momento en que continúes solo y por ti mismo¨.
François de Salignac de la Mothe-Fénelon, arzobispo de Cambrai, escribió en 1699 sus ¨Aventuras de Telémaco¨. Siendo el tutor de Luis, quien fue duque de Burgundy, nieto de Luis XIV y sucesor al trono de Francia, el arzobispo creó una secuencia particular a La Odisea en la cual el joven Telémaco sale en la búsqueda de su padre, Ulises, quien había estado impedido de retornar al reino de Ítaca después de la Guerra de Troya. El joven Telémaco no estaba solo en sus peligros; viajaba con Mentor, un venerable sabio que en realidad era la transfiguración de la diosa Minerva (Palas Atenea), hija de Zeus, a quien igualaba en sabiduría, como también a Métis, personificación de la astucia y a quien se atribuía la invención de la ciencia, el arte y la agricultura. Mentor le garantizaría protección sobrenatural y sabios consejos. Bajo su guía, Telémaco creció y alcanzó la madurez hasta que se transformó en un rey justo y poderoso. Poco después que Telémaco encontrara a su padre, Mentor sintió que su trabajo había terminado. Antes de despedirse, Minerva se reveló a sí misma y le dijo, ¨Te dejo, hijo de Ulises, pero mi sabiduría estará contigo por tanto tiempo como la necesites. Ha llegado el momento en que continúes solo y por ti mismo¨.





 él escuché por la primera vez, el primum non nocere hipocrático —¨primero, no hacer daño¨—, y asimilé el concepto de dar preeminencia al hombre por sobre la enfermedad que lo mortifica… ¿Cómo agradecerlo todo? Quizá por eso me quedé en el Vargas y aún camino sus pasillos… a pesar de todo.
él escuché por la primera vez, el primum non nocere hipocrático —¨primero, no hacer daño¨—, y asimilé el concepto de dar preeminencia al hombre por sobre la enfermedad que lo mortifica… ¿Cómo agradecerlo todo? Quizá por eso me quedé en el Vargas y aún camino sus pasillos… a pesar de todo. doctor Juan Delgado Blanco (1904-1974)-. A las 9.00 am en punto hacía acto de presencia el Maestro con sus adjuntos, entre otros la inefable y grácil figura de la doctora Estela Hernández (1928-1985), puntillosa, bondadosa, conocedora y comprometida… Médicos de planta, residentes, estudiantes de medicina y enfermeras, acallando radios vocingleros y conversaciones altitonantes, nos deteníamos de cama en cama, una por una, para conocer, discutir y decidir sobre el desvalido que allí purgaba las miserias de la enfermedad que le agobiaba —que bien podría ser la nuestra—, que imploraba entonces como ahora por ayuda, ciencia y un poquito de humanidad…, tan sólo un poquito… Instantes que han quedado impresos en las sales de plata de las placas radiográficas de nuestras memorias.
doctor Juan Delgado Blanco (1904-1974)-. A las 9.00 am en punto hacía acto de presencia el Maestro con sus adjuntos, entre otros la inefable y grácil figura de la doctora Estela Hernández (1928-1985), puntillosa, bondadosa, conocedora y comprometida… Médicos de planta, residentes, estudiantes de medicina y enfermeras, acallando radios vocingleros y conversaciones altitonantes, nos deteníamos de cama en cama, una por una, para conocer, discutir y decidir sobre el desvalido que allí purgaba las miserias de la enfermedad que le agobiaba —que bien podría ser la nuestra—, que imploraba entonces como ahora por ayuda, ciencia y un poquito de humanidad…, tan sólo un poquito… Instantes que han quedado impresos en las sales de plata de las placas radiográficas de nuestras memorias.

 Tendría tal vez unos setenta y pico de años, barba blanco-amarillenta escasa y descuidada, pintada con el color del tabaco; se notaba que la vida le había tratado con saña y crueldad, cuántas privaciones, cuántas noches pasadas con apenas una magra comida durante el día. A su lado, una viejecita, su compañera de vida velando su estado comatoso, ese estado que la escritora chilena Isabel Allende en su libro autobiográfico ¨Paula¨ (1994) definió ¨como un dormir sin sueños, un misterioso paréntesis…¨. Estaba allí pues muriéndose cuando le encontró la revista de sala.
Tendría tal vez unos setenta y pico de años, barba blanco-amarillenta escasa y descuidada, pintada con el color del tabaco; se notaba que la vida le había tratado con saña y crueldad, cuántas privaciones, cuántas noches pasadas con apenas una magra comida durante el día. A su lado, una viejecita, su compañera de vida velando su estado comatoso, ese estado que la escritora chilena Isabel Allende en su libro autobiográfico ¨Paula¨ (1994) definió ¨como un dormir sin sueños, un misterioso paréntesis…¨. Estaba allí pues muriéndose cuando le encontró la revista de sala. Se incorporó y dijo, -¨El tiempo apremia, se trata de un hematoma subdural, solicitemos la ayuda del doctor Alberto Martínez Coll (1923-2016) ¨. A la sazón, jefe del Servicio de Neurocirugía del Hospital se presentó en el término de la distancia. Aquel despojo humano luego de la evacuación de la ominosa colección de sangre, al día siguiente despierto y lúcido, pedía comida y rogaba porque que le dieran de alta. ¡Qué esplendente lección de clínica la de aquella mañana en la sala 7…!
Se incorporó y dijo, -¨El tiempo apremia, se trata de un hematoma subdural, solicitemos la ayuda del doctor Alberto Martínez Coll (1923-2016) ¨. A la sazón, jefe del Servicio de Neurocirugía del Hospital se presentó en el término de la distancia. Aquel despojo humano luego de la evacuación de la ominosa colección de sangre, al día siguiente despierto y lúcido, pedía comida y rogaba porque que le dieran de alta. ¡Qué esplendente lección de clínica la de aquella mañana en la sala 7…!