Publicado en la Gaceta Médica de Caracas, 2014;122: 298-303


Resumen
Se presenta el caso de una paciente de 24 años de edad que a raíz de un accidente anestésico desarrolló un estado vegetativo permanente que la mantuvo viva y hospitalizada durante un lapso de treinta años. Las vicisitudes en torno a la causa del daño cerebral y su larga permanencia hospitalaria destacan su drama y el de su familia y se utiliza para actualizar facetas del tema.
Palabras clave. Coma. Hospital Vargas de Caracas. Accidente anestésico. Hipoxia. Estado vegetativo permanente.
Summary
The case of a 24-year-old who developed a permanent vegetative state, which kept it alive and hospitalized for a period of thirty years following an anesthetic accident and the vicissitudes surrounding the cause of brain damage and his long hospital stay shows his personal and family´s drama and is used to update aspects of the subject.
Key words. Coma. Hospital Vargas de Caracas. Anesthetic accident. Hipoxia. Permanent vegetative state.

Introducción.
Hasta parece una historia imbuida de realismo mágico y su interés de mostrar lo inusual, lo irreal o lo extraño como algo cotidiano y común…
La bella durmiente del bosque es un cuento de hadas nacido de la tradición oral y hecha memorable a través de los relatos de Charles Perrault (1697), los Hermanos Grimm: Jacob y Wilhelm (1812) o Walt Disney (1959). Tras un período de larga esterilidad, un rey y su reina tienen una hija llamada respectivamente según los autores, Talía, Dornröschen («rosita de espino») o Aurora. En honor de la niña invitan a un gran festejo donde varias hadas mediante encantamientos le otorgarían dones positivos. Pero entonces irrumpe una que olvidaron invitar y furiosa, sentencia que al crecer la niña y llegar a los 16 años se pinchará un dedo con un huso y morirá. No obstante, otra de las hadas buenas invitadas, mitiga la maldición: la princesa se pinchará con un huso, pero en vez de morir dormirá durante un siglo. Cuando se han cumplido los 100 años predichos, la princesa con el beso del príncipe es despertada al igual que todos los habitantes de palacio, incluido los reyes. Es el esperado final feliz de un cuento de hadas, pero… no, no siempre ha sido así.

El Hospital Vargas de Caracas o más sencillamente ¨el Vargas¨, posee un caudal de historias y hechos para ser contados. 126 años no son pocos y ¿cuántas anécdotas tristes o alegres, trágicas, cómicas o tragicómicas se han forjado en sus ambientes entre salas colmadas de dolores irredentos, jardines centrales, pasillos, arcadas ojivales y frustración de médicos y pacientes…? Algunas seguramente olvidadas, otras rescatadas de la desmemoria, ciertas guardadas celosamente por sus protagonistas que nunca se darán a conocer, en fin, otras echadas a la cuneta de la amnesia en los caminos del tiempo.

Este relato concierne a una verídica historia y ocurre para ser precisos un desventurado 4 de octubre de 1956: Llamémosla Anita Pérez, hermosa flor caraqueña de 24 años, mujer en ciernes que era, miss de entonces: ganadora del certamen ¨Novia de Caracas¨, poseía un lindo rostro y estaba dotada de casi todo… Pero, como ocurre en algunas mujeres, le amargaba y acomplejaba el hecho de no tener un desarrollo mamario como el de sus amigas. Oyó decir que para que el crecimiento mamario ocurriera, debía operarse de las ¨agallas¨[1]. Una amigdalitis aguda le hizo regresar de un viaje al Norte, y con bríos dignos de mejor empresa, con la colaboración de un familiar médico, fue a operarse en el ya cincuentenario Hospital, a tener una negra cita con el destino… Sería una intervención quirúrgica sencilla, una amigdalectomía… Dos anestesiólogos se compartían el trabajo e iban y venían entre los cinco quirófanos; uno de ellos fue avisado por una enfermera de que algo no andaba bien…

Ante el asombro y terror del responsable de dormirla, el depósito de cal sodada se calentó anormalmente, la sangre se tornó oscura y los cirujanos fueron avisados; se detuvo la intervención, la paciente tenía un paro cardíaco que solucionó el doctor Victorino Márquez Reverón abriendo el tórax luego de una prolongada apnea de quizá 15 minutos y dando un masaje cardíaco directo … Eran tiempos en que aún no se conocía bien la resucitación cardiopulmonar, así que el daño cerebral inducido fue categórico e irreversible…
¿La causa? No existían entonces las sofisticadas máquinas de anestesia de hoy día. Estaban conformadas por un soporte metálico con ruedas donde se sujetaban los cilindros de los gases: una para el oxígeno, de color verde, y otra de color gris, para el anhídrido carbónico (carbógeno), este último empleado para estimular al paciente en caso de apnea. Debido a lo pequeño de su tamaño y al elevado número de casos anestésicos por día, debían ser rellenados continuamente.

Formaba parte de la máquina una bolsa de goma que se inflaba y desinflaba con cada respiración del paciente, y además un envase de vidrio con cal sodada o mezcla de óxido de calcio e hidróxido de sodio empleada como agente absorbente de dióxido de carbono (CO2) exhalado por el paciente. Un hecho significativo era que ese depósito se calentaba con la respiración del paciente: Para ese entonces, los cilindros de carbógeno ya no se empleaban y generalmente el espacio que ocupaban en la máquina permanecía vacío. La causa del trágico accidente tuvo un motivo. Tal vez, por el influjo de un espíritu maligno, el jefe del servicio había ordenado al encargado de recargarlas que vaciara los cilindros grises contentivos de carbógeno y una vez libres, los pintara de color verde como símbolo de su contenido y los rellenara de oxígeno. Uno de los cilindros fue pintado pero no vaciado del carbógeno que almacenaba… El día de la intervención el médico personalmente y no la enfermera atendió a Anita en el quirófano de otorrino para darle la anestesia.

Gran revuelo en el Hospital al correr la infausta noticia. Para colmo era sobrina de un ministro de Pérez Jiménez y además, tenía dos hermanos médicos. La culpa y la persecución por supuesto, recayó sobre el anestesiólogo, pero, ¿cómo podría él saber del monstruoso cambio de gases?, ¿quizá se dejó sentir la mano de la bruja Maléfica de la película de Disney…? No puedo imaginarme ni sentir en carne propia la jugada que le tendió el destino a la paciente y a su médico. Verse involucrado en un drama tal, acusado por propios y extraños, poniendo en peligro su práctica en ciernes; pero luego de una prisión de tres meses en la Cárcel Modelo fue liberado y librado de toda culpa. El tiempo sanó pero no curó del todo las terribles heridas que suele dejar el sentimiento de culpa, que aún ronda por allí. Por fortuna salió con bien del tercio, buscó refugio en otra especialidad donde se desarrolló y se ha hecho respetar por ser hombre de bien, honesto, admirado por sus alumnos y querido por sus pares…

Lo cierto es que Anita permaneció como dormida por cerca de 30 años. La madre nunca quiso llevársela porque ¨el hospital se la había matado y debía proporcionarle cobijo y cuidados¨. Y así fue –caso extraordinario-, como una sala completa del Hospital, la 19, fue forzosamente habilitada como su residencia, con comodidades para la enferma y su madre, sala de estar, un humilde comedor, nevera y una puerta de madera con un candado que señalaba el sitio. Su madre, una señora de escasa estatura, de tez y cabello muy blancos, siempre sigilosa, siempre a su lado, brindábale cuidados y mimos a raudales, y permanecía de pie ante la puerta como el cancerbero de la estancia y por supuesto, celosamente guardaba a la durmiente de curiosos y entremetidos.

No entraba sino la camarera para el aseo y el doctor Herman Wuani Ettedgui quien desde el propio día del accidente la había atendido porque se encontraba de guardia. Diecisiete días estuvo sin ir a su casa, tal fue la presión ejercida desde la dirección, y a partir de ese momento se convirtió en su médico de cabecera. A menudo era llamado por la madre, y muchas veces la vimos montándole guardia en la puerta de la sala 2 para solicitar su asistencia.

En el recinto hospitalario Anita se hizo mujer, su ingente deseo le fue concedido: le crecieron las mamas y además, más tarde la menopausia precoz también hizo su presencia hallándola encamada. El cuidado solícito de la madre impidió que desarrollara escaras o úlceras resultantes de la presión prolongada sobre prominencias óseas o cartilaginosas especialmente en la zona de los talones, sacro y glúteos –trocánteres-. Un coma prolongado, una profunda inconsciencia o más propiamente un estado vegetativo permanente que no de muerte cerebral la dominaba… Anita estaba viva, pero más parecía una bella durmiente, incapaz de pensar, hablar, caminar o responder órdenes, pero no, no podía moverse o responder a estímulos de su entorno. Mantenía sin embargo las funciones no cognoscitivas, de hecho su respiración, la circulación, la deglución, su patrón de vigilia-sueño se conservaban intactos; estaban presentes movimientos carfológicos[2] como el mover las manos en búsqueda de un algo ausente o una actitud de alisar la sábana sin alisarla. Se encontraba en un profundo sueño producto de un encantamiento, su cuerpo bajo las sábanas, inmóvil, recostada su cabeza sobre una gruesa almohada con medallas de vírgenes y estampas milagrosas que ya nada podían hacer por ella; su mirada inútil se perdía en el vacío porque aunque abría sus ojos no veía y sus globos vagabundeaban cuando era llamada por su nombre o cuando oía ¨¡llegó el doctor Wuani!¨; al mantener la deglución, podía comer lo que su madre llevaba a su boca y nunca se desnutrió porque consumía cerca de 40 compotas de diversos componentes por día, y siendo que algunas veces aspiró el contenido hacia sus pulmones, nada serio ocurrió. Tuvo además otras complicaciones como infecciones urinarias deparadas de una sonda de Foley permanente, una anemia hemolítica inducida por un antiepiléptico administrado, candidiasis cutáneas y otras molestias menores. En un reportaje en la revista «Momento» del viernes 15 de febrero de 1957 firmado por Luis Buitrago concluía el periodista, ¨Entró en la región de la muerte sin haber muerto del todo…¨ (1).


En su caso, un daño posanóxico cerebral fue el responsable de la extensa y masiva lesión cerebral que desembocó en el coma. Un electroencefalograma mostró una monótona línea isoeléctrica decidora del silencio neuronal.
Aunque muchas personas superan el coma pudiendo o no tener limitaciones físicas, intelectuales o psicológicas que necesitarán de ayudas especiales, ese no fue su caso, nunca progresó más allá de respuestas reflejas básicas ni recuperó el estado de consciencia. La causa de su muerte fue la que tenía que ser… una neumonía largamente evitada pero tal vez bienvenida por Anita.
¿Sería que Anita podía pensar? Pero no…, no sabemos si en esas circunstancias se piensa.
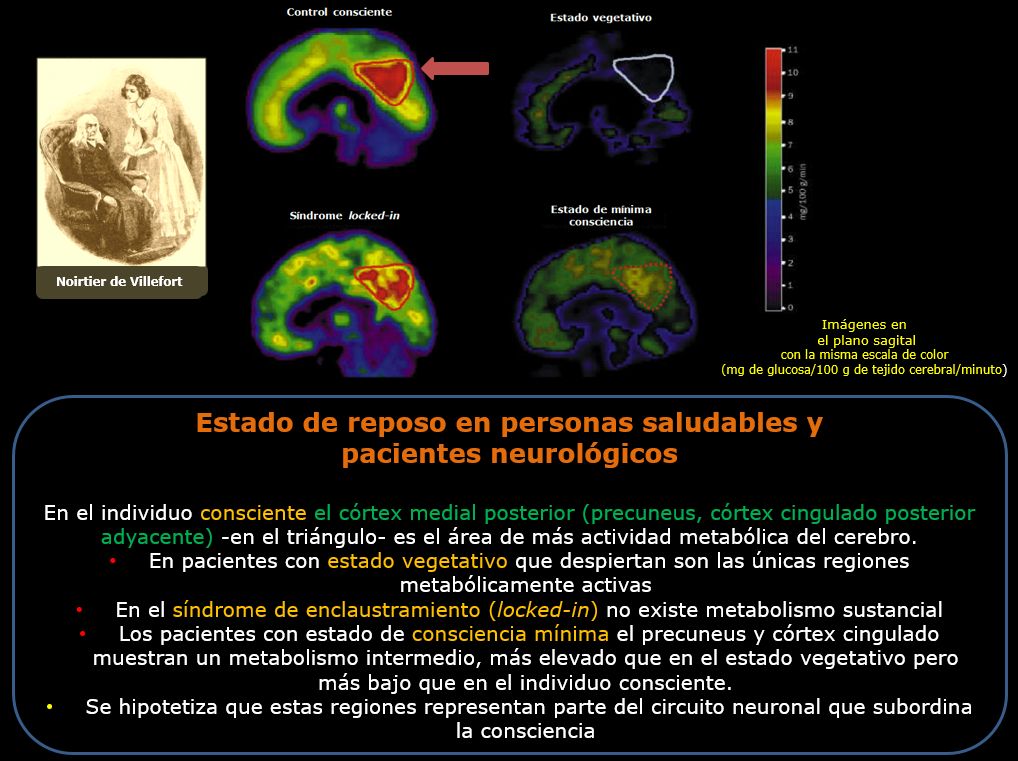
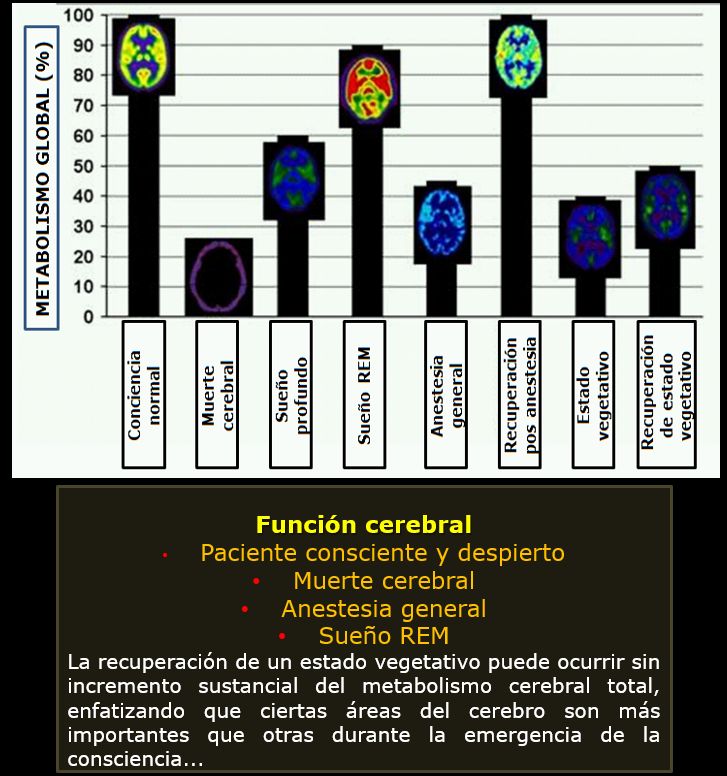
Mil preguntas, tantas sin respuesta vuelan de inmediato: ¿cuáles son los límites de la conciencia?, ¿qué define el que algunos pacientes puedan despertar del coma y otros no?, y si es que hay procesamiento emocional, ¿puede medirse?, ¿qué implicaciones legales y morales y bioéticas se plantean en estos casos? Neurólogos e investigadores, ayudados por las nuevas técnicas de diagnóstico por imágenes, están tratando de responder a estas preguntas. Una tomografía funcional por emisión de positrones (PET-scan) no existente entonces, tal vez pudo haber mostrado cambios propios de irreversibilidad… (Figura 1)


Posner (2007), define el coma como un estado ausencia de respuesta en el cual el paciente yace con los ojos cerrados y no tiene conciencia de sí mismo y lo que le rodea (2). La escritora chilena Isabel Allende en su libro autobiográfico ¨Paula¨ (1994) (3), define el estado de coma, ¨como un dormir sin sueños, un misterioso paréntesis…¨. En él recrea con dolor el cuadro clínico-evolutivo de su hija, portadora de una porfiria aguda intermitente[3] que la hizo vulnerable a la devastación neurológica que sufrió luego de una dosis exagerada de calmantes. Paula se mantuvo en estado de coma persistente durante doce meses cuando murió. El paréntesis de Anita fue uno largo, y muy largo, y a pesar del olvido que rodea su caso, un espeso sentimiento de culpa aún se enseñorea por el ala quirúrgica de mi hospital…


[1] La palabra ¨agallas¨ como sinónimo de amígdalas, no figura en el Diccionario Terminológico de Ciencias Médicas (Salvat, 1947), y en el Diccionario de Habla Actual de Venezuela (UCAB, 1994), figura la acepción poco fidedigna de, ¶ ¨ Apéndice carnoso que cuelga del velo del paladar¨…
[2] Movimiento involuntario y continuo de las manos, como si fueran a coger algo al vuelo o buscaran algo en las ropas de la cama; se observa en enfermos graves, en casos de delirio por hiperpirexia, en meningitis y es considerado un signo preagónico.
[3] Las porfirias son un grupo heterogéneo de enfermedades metabólicas, generalmente hereditarias, ocasionadas por deficiencia en las enzimas que intervienen en la biosíntesis del grupo hemo, componente de la hemoglobina.
Discusión
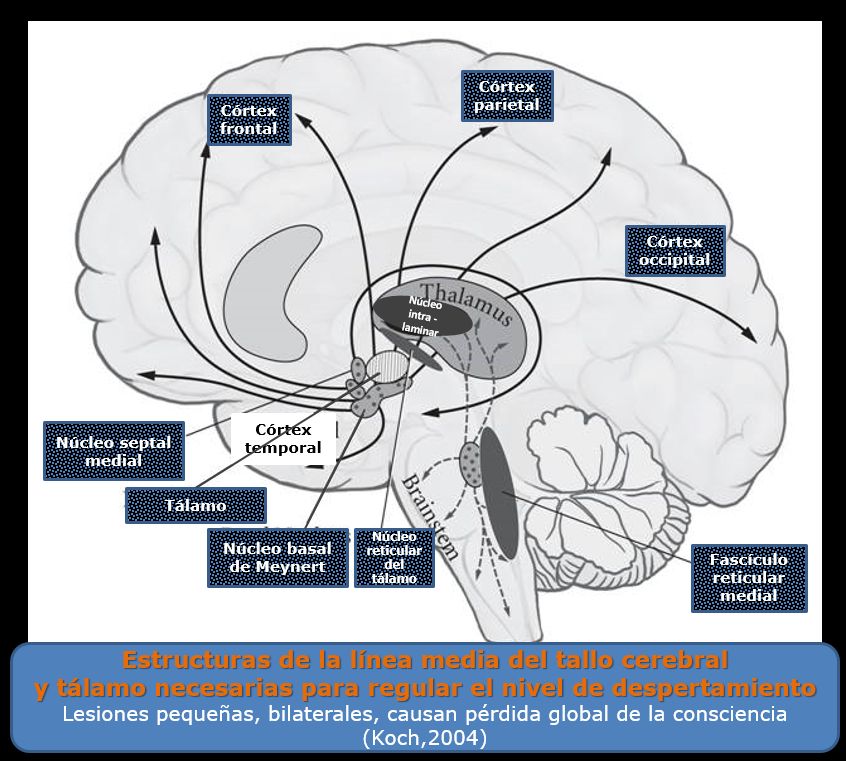

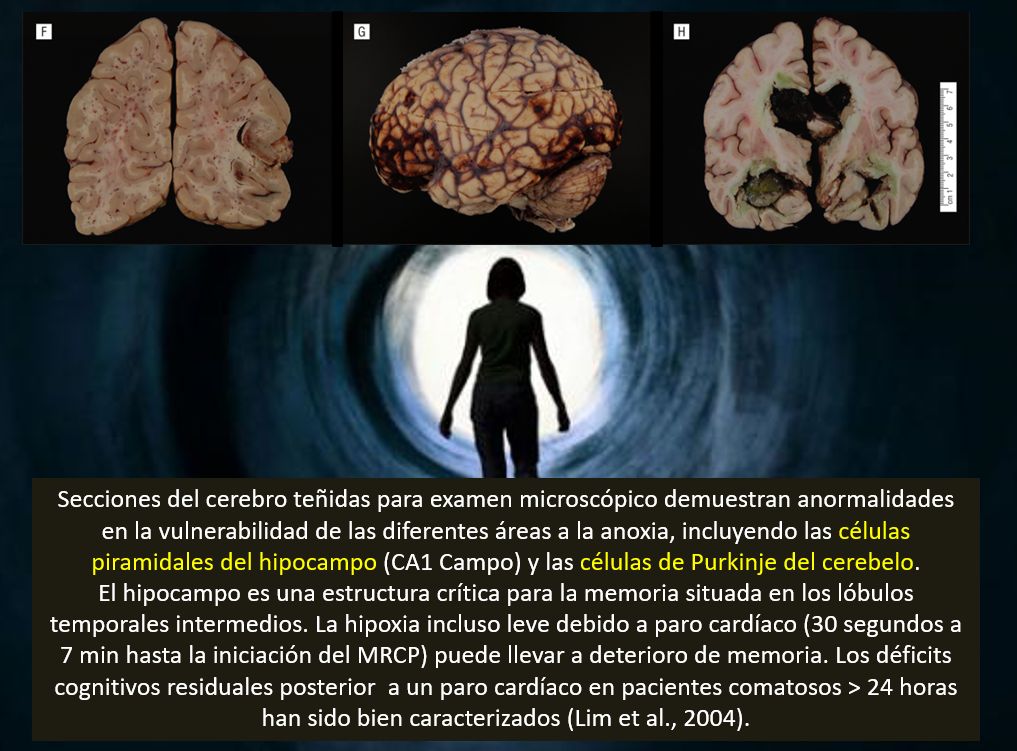
El daño producido por una lesión cerebral hipóxica/anóxica afecta todo el cerebro. Sin embargo, algunas áreas, son proclives a dañarse más rápidamente que otras. Estas incluyen el hipocampo, que afecta la memoria; la corteza gris cerebral; los ganglios basales: parte del cerebro involucrada en el control del movimiento; la corteza occípito-parietal: implicada en la visión; y las células de Purkinje del cerebelo: que controlan el movimiento y algunos aspectos del discurso.
El concepto de muerte ha evolucionado a la par del progreso de la tecnología. Ello ha obligado a la medicina y a la sociedad a redefinir su diagnóstico, antiguamente centrado en la esfera cardiorrespiratoria y hoy día, dando paso a un diagnóstico neurocéntrico. El aparente consenso sobre la definición de la muerte aún no ha calmado toda la controversia en su derredor. Aspectos éticos, morales y religiosos de importancia continúan surgiendo e incluye un prevalente malestar acerca de la posible expansión de la definición de la muerte para abarcar el estado vegetativo o el temido sesgo de la formulación de criterios para facilitar el trasplante de órganos
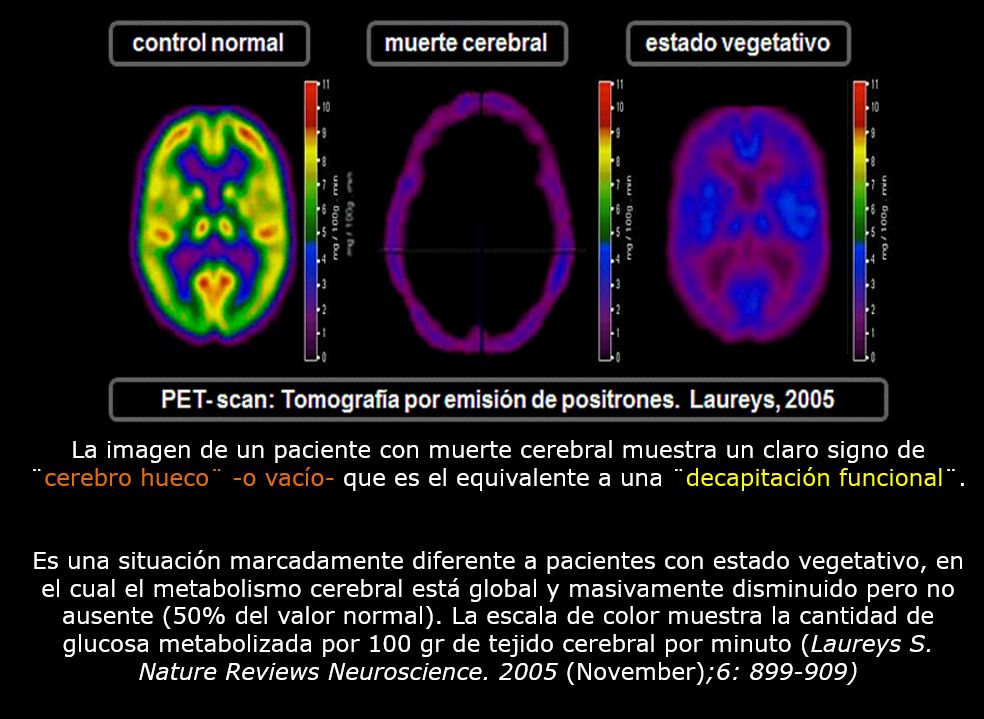
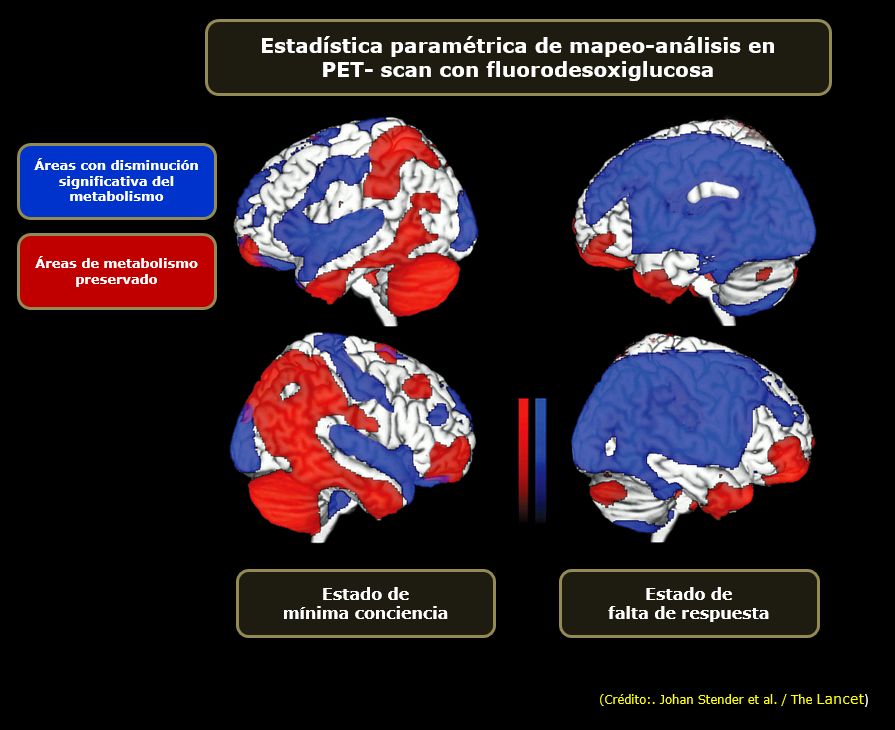
Figura 1. La imagen de un paciente con muerte cerebral muestra claramente el signo de ¨cráneo hueco¨ -o vacío- que es el equivalente a una ¨decapitación funcional¨. Es una situación marcadamente diferente a pacientes con estado vegetativo, en el cual el metabolismo cerebral está global y masivamente disminuido, pero no ausente (40 o 50% del valor normal). La escala de color muestra la cantidad de glucosa metabolizada por 100 gr de tejido cerebral por minuto (4).
El diagnóstico de muerte cerebral en un paciente en estado comatoso prolongado está determinado por criterios neurológicos y se basa en la pérdida de todos los reflejos del tallo cerebral y la demostración de la cesación de la respiración –prueba de apnea- (Tabla I). Debe existir una causa evidente que lo explique, generalmente trauma, hemorragia intracraneal o anoxia; por tanto, deben eliminarse factores de confusión tales como hipotermia, drogas, desbalance electrolítico y disturbios endocrinos (Laureys, 2005) (4,5,6).
Tabla I

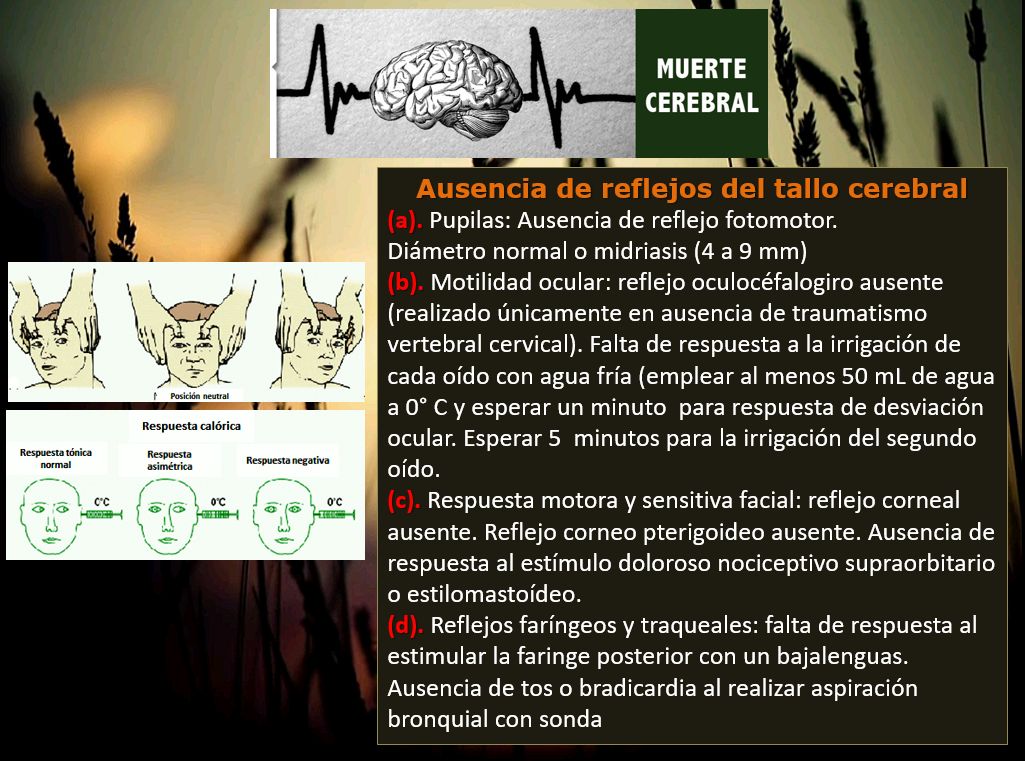
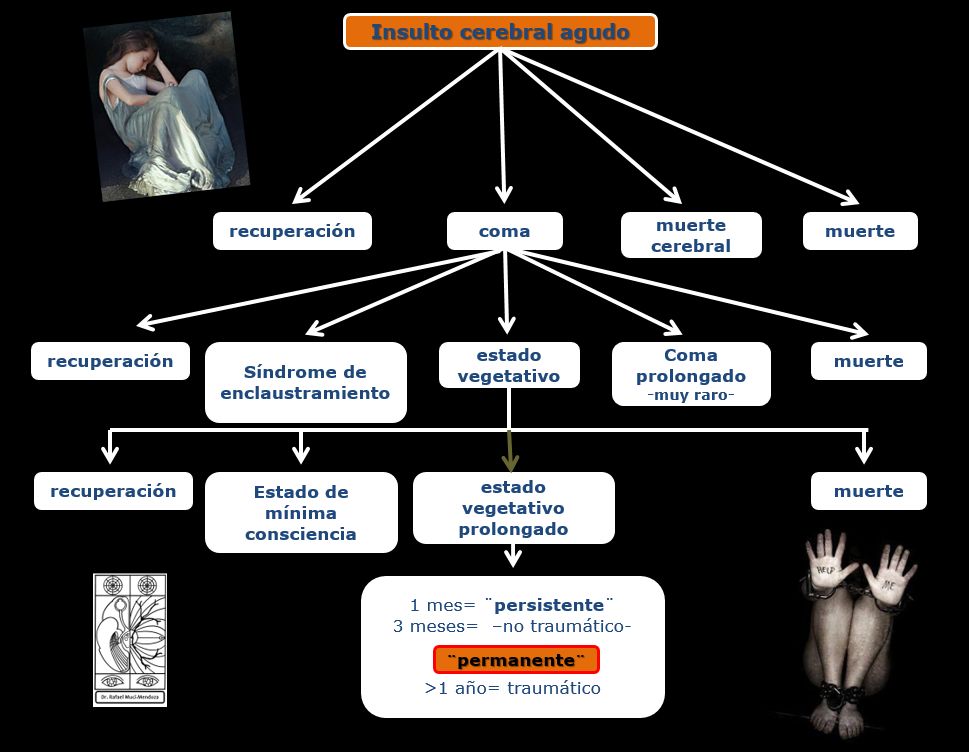
Figura 2. Flujograma del insulto cerebral agudo y sus derivaciones. Acta Neurol Belg. 2002; 102:177-185

La evaluación debe repetirse a las seis horas si estuviera indicada -aunque el tiempo se considera arbitrario. (The Quality Standards Subcommittee of the American Academy of Neurology, 1995). Para confirmar el diagnóstico de muerte cerebral algunas sociedades internacionales requieren pruebas neurofisiológicas confirmatorias como el electroencefalograma (EEG) que muestra ausencia de actividad eléctrica cortical con sensibilidad y especificidad cercana al 90%, angiografía cerebral, sonograma por Doppler y centelleograma (Wijdicks, 2002) (7). Adicionalmente estudios de neuroimagen funcional que en forma característica señalan ausencia total de función neuronal en todo el cerebro (¨signo del cerebro vacío¨) (Laureys et al., 2004) (8). (Figura 1).
Después de algunos días o semanas eventualmente el paciente abrirá los ojos. Si este despertar sin conciencia de sí mismo o del entorno se acompaña solamente de actividad motora sin interacción voluntaria con el medio, la condición es llamada estado vegetativo (The Multi-Society Task Force on PVS, 1994) (Figura 2), que puede ser o no una transición hacia la recuperación total. Puede diagnosticarse inmediatamente después de la injuria cerebral pudiendo ser total o parcialmente reversible, siendo capaz de progresar hacia un estado vegetativo o la muerte.
Muchos pacientes en estado vegetativo reganan la conciencia dentro del primer mes de la injuria cerebral; después de ese período se le llama estado vegetativo persistente y las posibilidades de recuperación disminuyen a medida que más tiempo pasa. Si el enfermo no muestra signos de conciencia en un período de un año después de un evento traumático o tres meses después de una lesión encefálica por hipoxia, las oportunidades de recuperarse se aproximan a cero y entonces la situación es llamada estado vegetativo permanente. En muy raros pacientes existe recuperación luego de este tiempo. En muy importante enfatizar la diferencia entre estados vegetativos persistente y permanente porque se abrevian igual EVP y causan confusión. Ahora se tiende a omitir ¨persistente¨ y cuando no hay recuperación en tres o doce meses puede declararse permanente y puede discutirse la detención del tratamiento.
Al presente carecemos de marcadores de diagnóstico o pronóstico para pacientes en estado vegetativo. Las posibilidades de recuperación dependen de la edad del paciente, la etiología (peor cuando la causa es anóxica) y el tiempo transcurrido; recientemente hemos aprendido que en pacientes traumáticos cuando ocurre daño del cuerpo calloso o el tallo cerebral (Carpentier et al., 2006 (9); Kampfl et al., 1998 (10). Es importante destacar que el estado vegetativo no es equivalente a muerte cerebral, pues este último puede ser reversible total o parcialmente; así que en estado de muerte cerebral los enfermos no abren espontáneamente los párpados lo que sí ocurre en el estado vegetativo al igual que la respiración espontánea sin asistencia por preservación de los reflejos del tallo cerebral y el hipotálamo. Adicionalmente, los estudios tomográficos de emisión de positrones (PET-scan) muestran claras diferencias entre las dos condiciones. El llamado ¨signo del cráneo vacío¨, ya mencionado y clásicamente observado en muerte cerebral confirma la ausencia de función neuronal en todo el cerebro. Este signo de ¨decapitación¨ nunca se observa en el estado vegetativo (Figura 1) (11).


Aunque nuestra paciente pareció sacada de un episodio de realismo mágico por el tiempo transcurrido en estado vegetativo persistente y el hecho de haber vivido treinta años en ese estado bajo el cuidado materno y el de su médico tratante, doctor Herman Wuani en un hospital cargado de culpa e incapaz de ofrecer otras opciones como no fuera alojarla en su seno hasta su muerte, abre un escenario para tratar la muerte cerebral, el estado comatoso, el estado vegetativo y el estado de mínima consciencia, todos relacionados pero representando diferentes alteraciones patológicas en ambas dimensiones de la conciencia: el despertar y la atención consciente, y hasta el estado de enclaustramiento (locked-in) o los signos motores de consciencia. La evaluación clínica de la percepción consciente y de la cognición son de difícil evaluación en estos pacientes es errónea en el 40% de los casos. Los estudios electrofisiológicos y de neuroimagen funcional han aumentado nuestra comprensión sobre los mecanismos neurales implicados en el despertar y la atención, y sus avances mejorarán el diagnóstico, el pronóstico y el tratamiento de estos pacientes, tan desafiantes. Al momento presente, mucha de la información y validación metodológica está a la espera de que los estudios mencionados puedan ser propuestos a la comunidad médica como herramientas para desenmarañar las fronteras entre la consciencia y la inconsciencia. Se hace pues necesario adquirir más conocimientos en los pacientes con estado alterados de consciencia hasta que se llegue a conclusiones más asertivas (12).
Referencias
- Buitrago L. 134 días en la región de la muerte. Revista Momento. Caracas. 1957;31:12-17.
- Posner JB, Saper CB, Schiff N, Plum F: The diagnosis of stupor and coma, 4th ed., 2007.
- Allende I. Paula. Editorial Suramericana. Buenos Aires. 5a Edición. 1995.
- Laureys SL. Death, unconsciousness and the brain Nat Rev Neuroscience. 2005;6:899-909
- Laureys SL, Antoine S, Oly M, Lincx S, Aymonville ME, Erré J et al. Brain function in the vegetative state. Acta Neurol Belg. 2002;177-185.
- Laureys SL: The neural correlate of (un)awareness: lessons from the vegetative state. Trends Cognit Sci. 2005;9: 556-559.
- Wijdicks EF: Brain death worldwide: accepted fact but no global consensus in diagnostic criteria. 2002;58:20-25.
- Laureys SL, Owen AM, Schiff ND: Brain function in coma, vegetative state, and related disorders. Lancet Neurol. 2004;3: 537-546.
- Carpentier A, Galanaud D, Puybasset L, Muller JC, Lescot T, Boch AL, et al. Early morphologic and spectroscopic magnetic resonance in severe traumatic brain injuries can detect «invisible brain stem damage» and predict «vegetative states». J Neurotrauma. 2006;23:674-685.
- Kampfl A, Schmutzhard E, Franz G, Pfausler B, Haring HP, Ulmer H, et al: Prediction of recovery from post-traumatic vegetative state with cerebral magnetic-resonance imaging. 1998;351:1763-1767.
- Laureys S, Faymonville ME, Peigneux P, Damas P, Lambermont B, Del Fiore G et al.: Cortical processing of noxious somatosensory stimuli in the persistent vegetative state. Neuroimage. 17: 732-41, 2002.
- Vanhaudenhuyse A, Boly M, Laureys S. Scholarpedia, 2009;4:4163.






 Al hijo de Panchita, ese del bigotico menudo y la cara pálida y descompuesta pues, ¡Usted bachiller…!
Al hijo de Panchita, ese del bigotico menudo y la cara pálida y descompuesta pues, ¡Usted bachiller…! 
 ¨Corkscrew vessels¨, los ¨tirabuzones de Muci¨ en neurofibromatosis I (NF-1) – con orgullo va en negritas–
¨Corkscrew vessels¨, los ¨tirabuzones de Muci¨ en neurofibromatosis I (NF-1) – con orgullo va en negritas–

 Otra anécdota personal sobre epónimos. Cuando concursé para el cargo de Instructor por Concurso de la UCV en 1966, primer escaño del escalafón universitario, se constituyó un jurado con los doctores Henrique Benaím Pinto, Félix Eduardo Castillo Taberoa y nuestro querido Maestro Herman Wuani. Se realizó durante las mañanas de tres días consecutivos, agotadores como los que más, con prueba escrita, lección oral y por supuesto, la presentación y discusión de un caso clínico. Entre los tres candidatos para dos cargos, se sortearon las salas de la sección de medicina y las camas de los pacientes. A mí me tocó el paciente 6 de la Sala 6.
Otra anécdota personal sobre epónimos. Cuando concursé para el cargo de Instructor por Concurso de la UCV en 1966, primer escaño del escalafón universitario, se constituyó un jurado con los doctores Henrique Benaím Pinto, Félix Eduardo Castillo Taberoa y nuestro querido Maestro Herman Wuani. Se realizó durante las mañanas de tres días consecutivos, agotadores como los que más, con prueba escrita, lección oral y por supuesto, la presentación y discusión de un caso clínico. Entre los tres candidatos para dos cargos, se sortearon las salas de la sección de medicina y las camas de los pacientes. A mí me tocó el paciente 6 de la Sala 6. Así que esto de la dulzura de los epónimos son la oportunidad de asomarnos con embeleso y romanticismo a las vidas de médicos y científicos que en la oscurana de frías madrugadas y a la luz de un candil, pensaron, meditaron y alcanzaron lustre en cada una de sus disciplinas, y para así, nosotros admirar el fruto de sus observaciones. Es cierto que en muchas ocasiones el epónimo no hace justicia al verdadero descubridor o descriptor: o no existe de forma individual o resulta que es otro el del retrato. ¿Qué importa…?
Así que esto de la dulzura de los epónimos son la oportunidad de asomarnos con embeleso y romanticismo a las vidas de médicos y científicos que en la oscurana de frías madrugadas y a la luz de un candil, pensaron, meditaron y alcanzaron lustre en cada una de sus disciplinas, y para así, nosotros admirar el fruto de sus observaciones. Es cierto que en muchas ocasiones el epónimo no hace justicia al verdadero descubridor o descriptor: o no existe de forma individual o resulta que es otro el del retrato. ¿Qué importa…?