
La enfermedad rara: Síndrome de Ehlers-Danlos (panel superior) y síndrome de Protón o del hombre elefante (panel inferior)
Elogio de la Tía Filomena y la enfermedad rara…
No existe una definición única y ampliamente aceptada de «enfermedad rara». Algunas se basan solamente en el número de afectados, mientras que otras, como las recogidas por la Unión Europea, toman en cuenta otros factores, como la existencia de tratamientos adecuados o la gravedad de la enfermedad. La definición de la Unión europea es la propuesta por la Comisión europea de Salud Pública, que establece como rara a aquellas «enfermedades, incluidas las de origen genético, que son crónicamente debilitantes o potencialmente mortales y las cuales tienen tan poca prevalencia que se necesitan esfuerzos especiales combinados para combatirlas». Para ello, toma como prevalencia la de 5/10 000, la misma que usó el «Programa de acción comunitaria sobre las enfermedades poco comunes» (1999-2003), aprobado por el Consejo y el Parlamento Europeo. Las enfermedades raras o poco frecuentes, a veces también son llamadas «enfermedades huérfanas», debido al hándicap que presentan respecto de la investigación clínica y experimental, estando así «huérfanas» del interés del mercado y de las políticas de salud pública. Como extensión de este término, se les llama medicamentos huérfanos a aquellos destinados precisamente a tratar enfermedades raras.
Luego de este inciso, inciaré mi artículo hablando de una monja de mi admiración... La llamaré la Tía Filomena. Transcurría el año 1963 y mi práctica privada comenzaba a crecer gracias a médicos amigos, muchos de ellos, mis antiguos profesores que me referían sus enfermos agudos.
Casi siempre eran pacientes muy enfermos y complicados, difíciles de tratar ellos o sus familiares, que clamaban por alguien que los cuidara, tratara de llevarlos al buen puerto del restablecimiento, siendo necesario en muchas ocasiones tolerar sus impertinencias o las de sus allegados ¡Gajes del oficio! En algunos casos, el paciente no se encontraba en condiciones de egresar, o su familia, en situación de obtener más recursos para poder sufragar el coste de la hospitalización. Era pues necesario trasladarlos a otra clínica más económica donde también, sin desmedro de la atención, pudiera proporcionárseles los cuidados necesarios. Por los lados de Sarría existía una pequeña clínica que llenaba esos requerimientos. Para ello, se hacía necesario que estuviera dirigida por una persona responsable, ejecutiva, bien portada e impecable. Ese personaje era precisamente la Madre Filomena, la directora del pequeño nosocomio. Alta, delgada, muy seria, de recio carácter, mandaba y era obedecida y respetada por el personal. Regentaba con orgullo esa tacita de plata, siempre reluciente…
Un largo pasillo de granito pulcro donde los pasos resonaban, nos daba la bienvenida. Desde allí y por unas escaleras, accedíase a la Estación de Enfermería. Allí solía encontrarse ella, erguida y siempre solícita y respetuosa, portando un paño de mano blanco y limpio y una pastilla de jabón, para que nos aseáramos las manos antes de ver al paciente y luego nuevamente, a la salida de la habitación nos esperaba similar ritual, tal vez, evocando las memorables lecciones de Ignaz Semmelweis (1818-1865), médico húngaro conocido como «el salvador de las madres», por ser él quien descubrió que desinfectarse las manos antes de tratar a las parturientas disminuía drásticamente los casos de muerte de mujeres y recién nacidos a causa de la fiebre puerperal. Desde allí y en su compañía, se trasladaba uno a las habitaciones, pequeñas ventiladas y confortables, con una ventana que daba a un patio. Muy aseadas; la ropa de cama, muy blanca, y ella, al lado con una enfermera auxiliar a la cual continuamente pedía información o daba órdenes. Recuerdo un período durante el cual tuve una paciente muy añosa, madre de un médico de larga parentela, tan enferma toda ella como sus demandantes y neuróticos acompañantes. Todos eran quejumbrosos, de trato brusco, al unísono exigían atención permanente y nada les conformaba. Un día de esos en que la paciente parecía despedirse de este injusto mundo con gran fatiga por tanta vida vivida y habiendo perdido toda esa reserva orgánica con que nos provee la naturaleza, trataba yo en vano de tranquilizar a algunos de sus hijos explicándoles una y otra vez que por su edad y condición, no había salida que yo pudiera ofrecerle… ¡Había llegado el fin de sus días y teníamos que pactar con la muerte! Viéndome desde lo lejos acorralado, envió una enfermera a buscarme, a salvarme de aquella intransigente y pegajosa inquisición… Pocos días después falleció y la hermana me dijo ceremoniosamente,
-¨Doctor Muci, era una necesidad…¨
Bueno, regresé a la Estación y mientras me lavaba las manos, oí que ella decía al personal,
-“ ¡Rápido, rápido, que el doctor Mengano camina por el pasillo y viene muy molesto, de muy mal humor…!”
Giré sobre los tacones de mis zapatos, pero lo logré ver a nadie. Era aquella una habitación sin ventanas y el teléfono no había sonado. Así, ¿Qué significaba toda aquella prevención? Efectivamente, en pocos segundos apareció un médico entrado en años y pintando canas, quejándose airadamente del tráfico de la zona y de la dificultad para estacionar su automóvil, empatando aquello con el caso de su paciente -que como la mía-, no quería mejorar…
Me fui pensando en el “¿cómo se había enterado la sagaz monja que era él y en qué estado de ánimo venía?”, pero otras obligaciones llevaron mi mente por otros rumbos. Al día siguiente, habiendo pasado la turbulencia del día anterior, me atreví a preguntarle cómo había anticipado las malas pulgas del colega. Entonces me dijo,
-“Desde hace muchos años aquí tengo trato con muchos médicos que confían en los servicios de la Clínica y me esfuerzo en conocerlos. Cuando se desplazan por el pasillo de la entrada puedo oír el taconeo de sus zapatos y reconocer quién es la persona que está a punto de llegar, sentir la prisa o la tranquilidad con la que se desplaza, en fin, percibir su estado de ánimo tranquilo o agitado”.
Me pareció haberme topado con una observadora extraordinaria -poseía, si se quiere, un auditus eruditus, el oído refinado de una gran escuchadora-, que me transmitía gratuitamente una de esas enseñanzas memorables con que nos ofrenda la vida y una anécdota para ser recordada: El cultivo de la observación –a través de cualquiera de los cinco sentidos- y en este caso por el oído solía dar buenos frutos y por tanto, era digno de ser cultivada.
¿Qué sería desde entonces y para mí la Regla de la Tía Filomena? Sería la sumatoria de la observación fina y del conocimiento y experiencias que un médico pudiera albergar a lo largo y ancho de su práctica: Un llegar a conocer tantas entidades clínicas simples o complejas, frecuentes o excepcionales, como para poder sospecharlas o diagnosticarlas ¨al rompe¨ o como dirían mis profesores afrancesados, ¨d´emble¨; pero además, un conocimiento del paciente, del individuo particular que sufre y que la enfermedad trata de ocultarnos y que por nuestra formación materialista con frecuencia lo logra; un compromiso a vida plena con el estudio y la docencia; un afinamiento de los sentidos así que adquiramos no sólo el auditus eruditus de Filomena, sino también un tactus eruditus y un visus eruditus, y así, que dejados al vuelo puedan reconocer lo reconocible o intuir lo nuevo o extraño; en otras palabras, una forma intuitiva donde la enfermedad se revelará fácilmente “por su manera de caminar y el taconeo de su transcurrir”. Ello implicaría conocer no solamente muchas enfermedades, aún las más raras, sino también sus formas atípicas de presentación –tan frecuentes como diferentes son los pacientes que vemos a diario – y los escondrijos o recovecos donde se albergan para salir a buscarlas y diagnosticarlas para intentar un tratamiento si es que existiera. Se ha dicho que ningún paciente nos perdonaría por no haberle diagnsticado su enfermedad por el hecho de ser rara…
Así, que la Regla de la Tía Filomena implicaría, estudio comprometido para conocer tantas enfermedades como posible –iniciando por las más frecuentes, pero también aquellas raras y hasta rarísimas-; atención inteligente para identificar sus síntomas y signos; flexibilidad para comprender su atipicidad; y astucia para exponerla en los sitios donde se esconde.
Quisiera enfatizar que los médicos no tenemos ni podemos saberlo todo. Suelo enseñar a mis alumnos que el mejor médico no es aquel que lo sabe todo, pero sí ese ubicado en nuestro entorno que él conozca y pueda resolver aquellos problemas diagnósticos o torceduras de la salud que nuestro intelecto no alcanza a conocer. ¿Y quien más llamado a serlo que un médico internista o generalista? Serio, curioso, indagador, comprometido con los retos diagnósticos, investigador de esos detalles que separan enfermedades cercanas de otras y cuyo diagnóstico puede cambiar la suerte de un semejante guiándolo hacia donde se encuentra la verdad, o a esa persona capaz de alcanzar el diagnóstico que conduzca al tratamiento.
He enseñado a mis alumnos esta manera de pensar-desconfiando, lo cual es especialmente relevante en los servicios de emergencia, cuando un grupo de guardia finaliza y le entrega los pacientes al que entra. No es infrecuente oir: ¨Allí les dejamos un accidente cerebrovascular en la cama 1, un absceso hepático…, una insuficiencia cardíaca… etc.¨. Y, ¿Cual sería la primera pregunta que nos haríamos acerca de estos pacientes ¨ya etiquetados¨?, pues no otra que, ¿Es este un verdadero accidente cerebrovascular o una condición que lo simula…?¨ En el caso de un disco óptico patológico pálido, excavado o no, la pregunta sería, ¨¿Es esta una atrofia óptica excavada o no, glaucomatosa o una condición que la simula…?



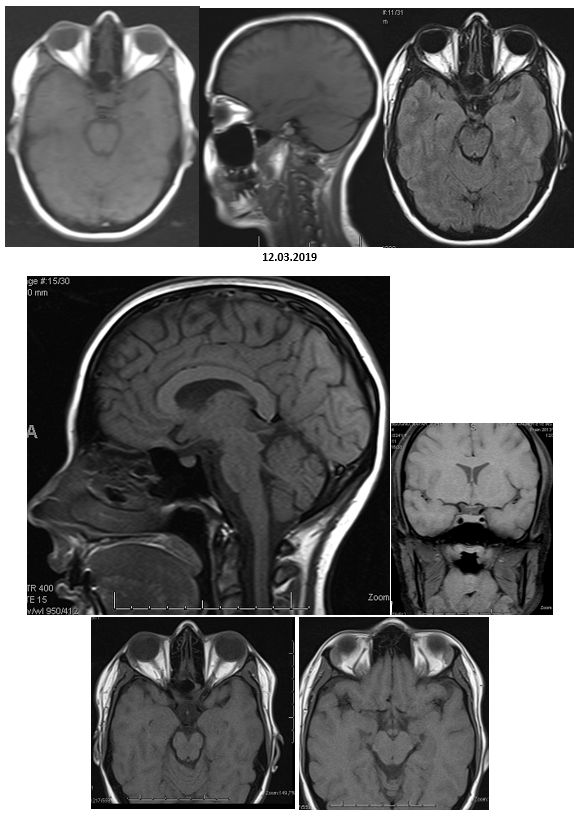
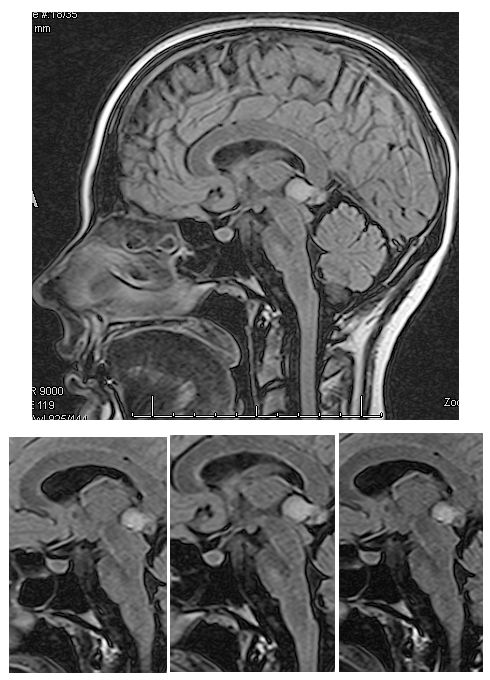
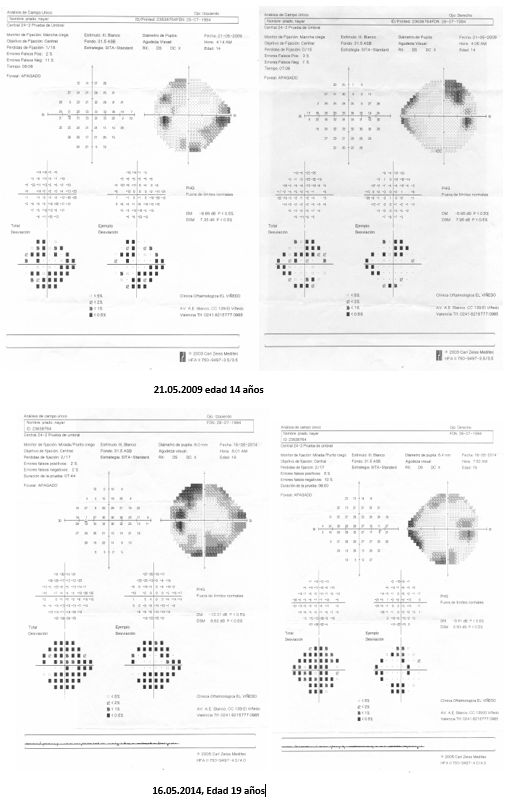
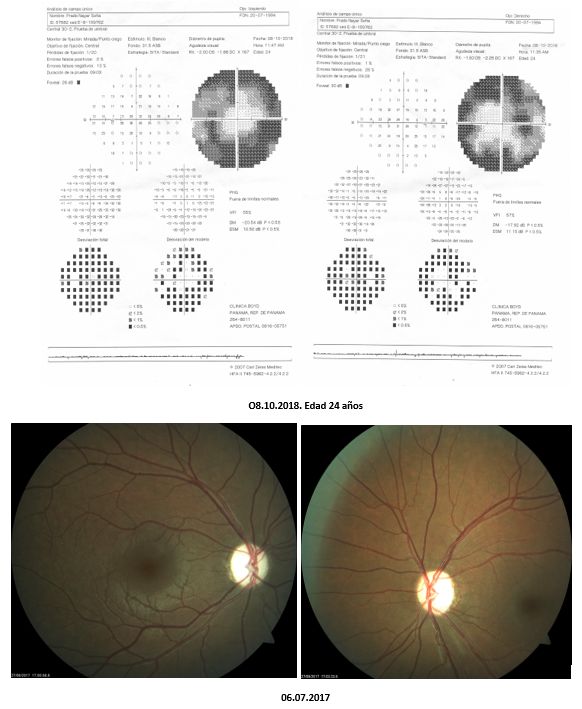
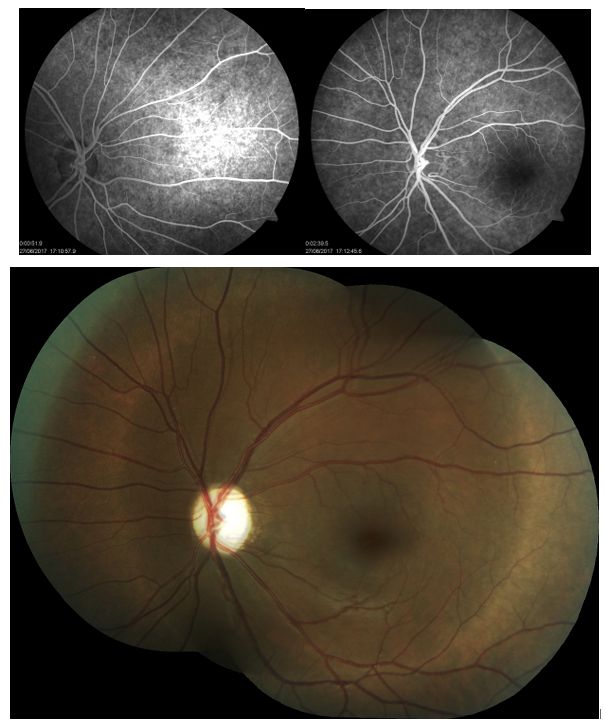
- ⊗ Me llamó la atención el motivo de la consulta aquella tarde: No era un paciente como es habitual, era un matrimonio no consanguíneo en la edad mediana de la vida que había venido de una ciudad interiorana a consultarme acerca del problema de salud que aquejaba a su hija de 25 años, exitosa arquitecto y graduada en finanzas con maestria, que vivía y trabajaba fuera del país. No estaría pues presente al momento de recoger los datos y conformar los datos… Una hermosa carpeta de rayas coloreadas verticales contenían en orden cronológico los estudios realizados y la opinión clinica hasta el momento, parcelada e impecable. No había razonamiento clínico ni discusión por sus numerosos tratantes. Los rasgos más significativos de su condición de salud eran diabetes mellitus tipo 1 -desde los 5 años de edad- ¨bien controlada¨ e hipotiroidismo. Es de notar que a los dos años fue sometida a miringotomía con implantación de tubos de ventilación por ¨otitis congénita¨ con una audiometría artefactual. Desde muy temprano en su vida el especialista notó problemas con sus nervios ópticos, los cuales se apreciaban pálidos, haciéndose un diagnóstico de ¨glaucoma de ángulo abierto¨ con registro de presiones normales, con aguezas visuales de 20/200 vs. 20/70. Continuó con disminución progresiva e indolora de la agudeza visual bilateral para cerca y lejos y afectación del campo visual, aun con gafas, que vistió desde los 14 años: es notorio que se encontraba en tratamiento de ¨su glaucoma¨ con colirios de Xalatan® (latanoprost análogo de la prostaglandina) y Dorzolamina® (inhibidor de la anhidrasa carbónica)- por largos años. A despecho del aparente control de la presión la visión continuó deteriorándose lentamente; hacia los 23 años se resgistró pérdida de la visión de colores. En 2019 tuvo una completa evaluación oftalmológica en el Servicio de Oftalmología de una universidad del sur de Florida, USA. Una resonancia magnética cerebral mostró un tumor de la región pineal aparentemente sin compresión significativa de la lámina cuadrigémina y sin progresión, y no relacionado con sus manifestaciones clínicas (lo que llamamos un ¨incidentaloma¨, que fácimente puede llevarnos por los caminos del equívoco). El 03.12.2019 su agudeza visual fue de 20/150+1 y se halló una profunda discromatopsia (no pudo ver ninguna de las 11 láminas de Ishihara que le fueron presentadas). Se notó depresión generalizada de ambos campos visuales y un nervio pálido y excavado. en presencia de presiones oculares de 15 mmHg. La baja visión no pudo se explicada por su ¨diagnóstico de glaucoma¨ con presiones controladas por ¨tratamiento¨. Un extenso perfil de examenes incluyeron además, descarte de sífilis, valores de vitamina B1,B6, folatos, electroforesis de proteínas, ANA, autoanticuerpos anti anti-acuaporina 4-NMO neuromielitis óptica, anticuerpos anti-MOG, tomografía óptica de coherencia, fotos de fondo del ojo mostrando acentuada palidez de discos opticos y angiografía fluoresceínica del fondo ocular, resonancia magnética de cerebral y de órbitas: ¨atrofia óptica bilateral¨ comprometiendo el quiasma óptico. En suma, un complejo, extenso y costoso plan de estudios, donde parece no haberse dejado nada por hacer pero sí mucho por lo cual pensar, en cómo armar su rompecabezas vital …
- Pues bien, una atrofia óptica atribuida a glaucoma, al menos al inicio no tenía por qué disminuir la agudeza visual (Regla del pulgar: una expresión del idioma inglés que designa un principio o criterio de amplia aplicación que no es necesariamente preciso ni fiable en toda situación); así como tampoco, afectar la visión de colores, siendo llamativo el hecho de que se asociara a diabetes tipo 1. Eran esas las piezas de aquel rompecabezas vital que había burlado a muchos observadores, aun de instituciones médicas y oftalmológicas de alta factura. La Regla de la Tía filomena de conocer todas las entidades médicas por rara que fueran y entonces, solicitar ayuda de aquellos estudiosos que habían dedicado su vida al desvelamiento de sus fundamentos y tal vez del tratamiento…
⊗El Síndrome de Wolfram (DIDMOAD) era la condición en la cual por su rareza, no se había pensado pues es es una enfermedad de origen genético que se caracteriza por la existencia de diabetes mellitus tipo I y afectación ocular que se denomina técnicamente atrofia y consiste en una degeneración del nervio óptico que a diferencia del glaucoma en sus primeras etapas, puede ocasionar deficiencia importante de visión. Suelen existir otras manifestaciones que incluyen sordera, diabetes insípida (afección poco frecuente por la cual los riñones son incapaces de evitar la eliminación de agua) y con menor frecuencia otros trastornos neurológicos y urológicos. Debido a las diferentes complicaciones que se producen, la expectativa de vida es limitada, el 60% de las personas afectadas han fallecido antes de alcanzar los 35 años. Pedro también es cierto que la ciencia ha avanzado mucho y debe haber científicos que en este momento se estén ocupando de sus intríngulis. Es también conocida por el acrónimo DIDMOAD, que correspmde a diabetes insípida (DI) diabetes mellitus de inicio en la infancia (DM); pérdida gradual de la visión causada por atrofia óptica (OA); y en algunos casos, sordera (D) («deafness» por sus siglas en inglés). Otros síntomas pueden incluir problemas sensoriales, disfunción de la vejiga y de los intestinos, problemas en las partes del oído interno y del cerebro que ayudan a controlar el equilibrio y los movimientos oculares (déficit vestibular), problemas de regulación de temperatura, marcha descoordinada (atáxica), y déficit olfatorio. Además, en algunos casos también se han observado síntomas psiquiátricos como ansiedad y depresión.
La primera descripción de este síndrome ocurrió en 1938; fue realizada por el médico estadounidense Donald J. Wolfram (Wolfram D, Wagener H. Diabetes mellitus and simple optic atrophy
among siblings: report of four cases. Mayo Clin Proc. 1938; 13: 715-718.) en una familia de ocho hermanos, cuatro de los cuales presentaban diabetes mellitus juvenil y pérdida de visión por atrofia óptica enambos ojos.
Es poco frecuente y se presenta un caso por cada 770.000 niños nacidos vivos; el tratamiento se basa en intentar mejorar los síntomas, pues hasta el presente no existen medidas curativas. Puede realizarse un estudio genético para detectar la presencia de los genes alterados WFS1 y el CISD2 , pues Hay dos tipos de síndrome de Wolfram (tipo 1 y tipo 2) que se diferencian principalmente por su causa genética. El tipo 1 es causado por variantes (mutaciones) en el gen WFS1 localizado en el brazo corto del cromosoma 4. El tipo 2 solamente se ha descrito en familias de ascendencia jordana y es causado por variantes en el gen CISD2 también situado en el cromosoma 4, pero en el brazo largo. Se pueden identificar a los portadores, evitando el nacimiento de niños afectados mediante medidas de consejo genético. La herencia del síndrome de Wolfram es autosómica recesiva. Sin embargo, algunos casos del síndrome de Wolfram tipo 1 tienen una herencia autosómica dominante y son bastante graves. El diagnóstico se sospecha en casos en que hay diabetes mellitus de inicio en la infancia junto con atrofia óptica, pero en que la discapacidad visual no se debe a la diabetes. El tratamiento es sintomático y de apoyo. También es posible el diagnóstico prenatal.
- Los comprometidos padres me suministraron los registros de resonancias magnéticas (donde se aprecia el adelgazamiento de la imagen de los nervios ópticos, quiasma y como¨incidentaloma¨, un tumor pineal de apariencia quística sin repercusión clínica), retinofotografías (muestran los nervios ópticos pálidos) e inclusive campos visuales de Humphrey con progresiva contracción concentrica…
Como me enseñaron que el mejor médico no era aquel que sabía de todo, sino aquel otro que podía consegur un colega que pudiera hacer el diagnóstico que el no pudo confirmar. Inicialmente les envié a la Clínica Mayo en Rochester o una filial como la de Jacksonville, Fl., donde había nacido la primera comunicación. En el camino hacia su búsqueda se toparon con el doctor Fumihiko Urano, MD, PhD profesor de Medicina y patología en la Escuela de Medicina de Barnes Jewish Hospital Washington University y además, promotor de la Snow Foundation -The Snow Foundation’s vision of “a world without Wolfram syndrome¨-.
Ya