El dócil Consejo Supremo Electoral y el Tribunal Supremo de Injusticia son dos de los tantos abscesos mafiosos implantados en el corazón de la democracia venezolana y en cuyo diccionario no existe el vocablo libertad; apliquemos sin demora el aforismo latino, «Ubi pus, ibi evacua», donde hay pus, hay que evacuarlo…
Desde mi punto de vista, egoísta, como ocurre cuando nos sentimos saludables y felices, cuando no permitimos que nada ni nadie nos robe la felicidad interior, cuando somos y sentimos la libertad de nuestro corazón, la mañana del 2 de julio del año de Dios de 2016, fue sin duda, una gloriosa. Un intenso cielo azul sin pizca de nubes perturbadoras, jineteaba sobre el majestuoso Ávila, destacando su verdor, su serenidad y magnificencia, ignorando los desatinos de la ¨revolución de la miseria bolivariana¨ y aún los asesinatos cometidos en nombre de la sinrazón en sus verdes e inocentes faldas. La Cruz de los Palmeros, a 2.575 msnm, construida con recias láminas de aluminio y erigida sobre el Peñón Diamante en el Pico Oriental de la Silla de Caracas, podía verse con gran nitidez desafiando el viento y el barranco tentador. Mientras el motor de mi auto se calentaba, me abstraí durante algunos segundos y bebí de su cáliz, radiante vida. Me olvidé de todo y festejé con ojos golosos el espectáculo que se ofrecía ante mis ojos como si fuera solamente mío… Engaño que nos hacemos, cuando gozamos de privilegios, cuando tenemos esperanza, cuando tenemos salud…, ese bien tan efímero, que hizo decir a un cínico que, ¨ es un estado transitorio que no conduce a nada bueno…¨.
Para HIPÓlito Guiñaposo por seguro que fue todo lo contrario. Sus ojos vidriosos todo lo miraban con el tinte de la melancolía, con tintura gris de la tristeza; opaco y turbio era como se le antojaba aquel día. Su semblante no era uno por el cual alguien pudiera sentirse orgulloso. Cuando apresurado, le rebasara a la altura del San José de la plazoleta del Hospital Vargas de Caracas, hubiera dicho que cojeaba, pues caminaba despacito, arrastrando su pierna derecha e inclinado sobre un costado, como una medialuna turca. Usted sabe, los médicos clínicos no podemos abstraernos de mirar a los demás con esa ¨mirada médica¨ que surge espontánea, esa que intenta adivinar al rompe el malestar que les invade… Fuimos formados así, y el trajín hospitalario entre aporreados, desahuciados y moribundos, con dolor, mucho nos enseña ese ¨cómo mirar¨ con la ventaja que dan el conocimiento y la experiencia labrada con el paso de los días y acumulada en el tiempo…
Llevaba una toalla delgada y sucia enrollada alrededor de su cuello, barata y de cuadros que habían sido azules alguna vez, su cabello alborotado y pegostoso atraía moscas que revoloteaban sobre él; la piel renegrida y seca completaban el atuendo. Mirando con más detalle me percaté que sus dos manos, cuyas uñas terminadas en una negra banda de luto —podía ver—, penosamente ¨cargaban su hígado…¨: Una expresión muy médica… La una sobre la otra, apoyadas sobre la región superior y lateral derecha su abdomen. Técnicamente hablando, sobre su hipocondrio derecho. Una viejecita que parecía un bizcocho de butaque, liliputiense, arrugadita toda y apergaminada, con las fuerzas que da el amor y la necesidad, suplía la que mi institución le negaba y le servía de lazarillo apuntalándolo por su flanco izquierdo. En la portería de mi hospital no hay sillas de ruedas ni gente que se conduela para asistir la miseria de los pacientes agudos, pareciera que no son bienvenidos…
¡Por esta puerta no es, suba media cuadra hasta la emergencia…!, rugió el indolente de turno pareciendo decir, ¡quién los manda a venir enfermos… ¡No molestes mi ocio…! Porque eso sí, como en el Palacio Presidencial de Miraflores, abundan los gandules, los indiferentes a los dramas que por allí transitan, hablachentos y ordinarios que sólo parecen estar apostados ahí para entorpecer el paso a quienes desean ingresar, haciéndoles las más necias preguntas que hacen aquellos que se sienten con poder y con derecho… A despecho de sus diversas escaleras de numerosos peldaños diseñadas por arquitectos desconocedores de la importancia de un barandaje donde la salud no abunda, nadie que venga del afuera será ayudado en su transportación dentro de mi hospital. Desde decirle al infortunado, ¡ese doctor no trabaja aquí! –aunque el almanaque me diga que medio siglo ha consumido mi vida entre sus pasillos y salas-. ¡Cada quien que vea cómo se las arregla! ¡Ciento veinticinco años de indiferencia! ¡Sabe Dios cuántos más…! Por seguro que ya no veré su resurrección, ya pronto como quisiera, antes que la vejez haga oscuras mis pupilas y Átropos me tome a su cargo…
-¨ ¡Qué mal que se ve este pobre hombre! ¨ —me dije mirándole de reojo-. Era como de mi edad, tal vez quizá mucho menor; la diferencia estaba en que yo no había padecido de carencias y que la vida había sido generosa conmigo. ¡Vaya injusticia! No adivinaba que ese preciso día sería mi paciente, cuando algunos estudiantes me pidieron que les acompañara a la Emergencia a ver un enfermo…; allí contemplé de cerca la ruinera de su porte todo, percibí el hedor corporal de la regadera ausente y la carencia de un baño de cuerpo presente; me solidaricé con su rictus de dolor, de ese sordo dolor que le taladraba la víscera mayor, el hígado, impidiéndole respirar; ese noble órgano al cual se le atribuyen mil síntomas infundados, boca amarga, lengua cubierta de saburra, mal aliento, mareos, manchas en el cuerpo y tantas otras necedades… No pude más que una vez más, sentir vergüenza por todos los privilegios que me asistían y aquellos que a aquél otro, la vida y la institución le habían regateado…
Observé su guardacamisa y pantalón, raídos por el tiempo y zurcidos por la mugre mal disimulada, que hacían juego con sus chancletas de goma de un rojo marchito que ¨i-que¨ vestían sus pies. Las llevaba sesgadas y sus talones borlados por gruesas callosidades pisaban el suelo, pues habían olvidado cómo ocupar su lugar en aquel precario espacio. Se le notaba ¨muy tocado¨ —un término que solemos aplicar los médicos a aquellos enfermos de muy mal semblante, generalmente tocados por la infección aguda—, más que tocado, tal vez muy aporreado y vapuleado por la enfermedad, como en realidad deberíamos decir: un estado general muy delicado, un aspecto de cruel y aguzado morbo, una pajiza palidez entremezclada aquí y allá con manchas marrones hidrosolubles que el agua y el jabón hubieran eliminado en un minuto, lujo negado a los habitantes de barriadas no muy lejos de mi comodidad, de la suya…
Con voz agachadiza me dio detalles de su dolencia: su malestar, su inapetencia, sus escalofríos y aquel fogaje vespertino que le asustaba y en que sentía que se le iba la vida, su dolor en el costado derecho que reptando hasta su hombro, le atajaba el respiro. Sí, respiraba superficialmente, como para no tentar al demonio enfurecido que se arrochelaba en su hipocondrio derecho. Pero, más a menudo de lo que él hubiera querido, era interrumpido por un HIPO iterativo y sonoro, violento y agotador que ya contaba muchos días y noches, que le impedía el comer y el dormir, y que acrecentaba aún más el dolor nacido donde sus manos se posaban:
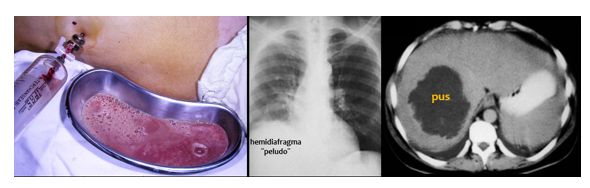
¡Hip… Hic… Hip… Hic… era la voz imitativa de HIP-ólito Guiñaposo…! Cada sacudida de su cuerpo ¨in toto¨ le obligaba a inclinarse aún más hacia su derecha, imitando aún más una medialuna turca para evitar el doloroso resalto traído por la brusca contracción de su diafragma. Su piel ardía en fiebre y con mi oftalmoscopio alcancé a ver en sus conjuntivas, lentos y fatigados trenes de glóbulos rojos aglomerados moviéndose en las delgadas vénulas, expresión clínica de la presencia en su sangre de rezumantes reactantes de la fase aguda de la inflamación. Su hígado era enorme y muy doloroso a la suave palpación. Los ruidos cardíacos podían ser auscultados con increíble fidelidad a la derecha más extremosa de la víscera, donde habitualmente no se dejan oír.
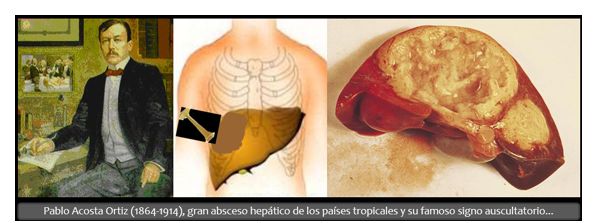
¨¡Es el signo de Acosta Ortiz…! -dije recordando con orgullo vargasiano a mis estudiantes ignorantes de su linaje, de quiénes habían sido sus tatarabuelos. Esta bola viciosa de pus en el hígado sirve como una caja de resonancia conductora de lejanos ruidos. El maestro Pablo Acosta Ortiz (1864-1914), el gran cirujano del otrora, lustre y honra del Hospital Vargas de Caracas de antaño y echado a menos en el de hogaño, describió este signo semiológico en sus casos de «hepatitis supuradas de los países tropicales», como entonces se conocía al temible absceso hepático tropical, el producido por el vitriolo destructivo de la Entamoeba hystolítica, la creadora de un foco de miasmática podredumbre incrustada en la noble víscera hepática de este desventurado y escarnecido HIP-ólito…
En esta Venezuela actual, rapiñada por una nomenkaltura chavista y castrista y voraces entornos íntimos, la visión del pobre de HIP-ólito se me antojó similar a la de aquel Antonio Ramírez de 52 años, hijo de María de Jesús Ramírez, quien precisamente un 2 de julio de 1891 se convirtiera en el primer paciente del recién inaugurado Hospital Vargas.
¡La ruinera de HIP-ólito era la flagrante denuncia de que 125 años habían pasado en balde para muchos…! Cuando fuera incidido por el escalpelo del cirujano, el enorme absceso del lóbulo derecho del hígado dejó manar seis litros de pus achocolatado, patognomónico y altanero, denunciante de la agresión de la ameba y de la indiferencia de una sociedad donde las oportunidades a muchos se les niega.
¡Oh milagro…! Al día siguiente, HIP-ólito había virado 180º hacia la vida, sonreía mostrando el sarro de sus dientes, tanto como su madre vizcochuda, y… ¡estaba pidiendo comida! Sus manos superpuestas habían abandonado el lugar de proyección de la víscera magna que ya no necesitaba ser cargada, y el HIPO, cruel y agotante como había sido, había huido con su jipido a otra parte… Mi exalumno el cirujano, lo miró con cara de orgullo y para sus adentros pensó: ¡Cosa rara! ¡Pude actuar a tiempo! ¡Tantos pacientes he perdido en medio de la inacción y la indolencia…!
En días pasados mi dilecto amigo, doctor Mauricio Goihman me recordaba el aforismo latino, «Ubi pus, ibi evacua», un adagio utilizado habitualmente en medicina que significa: «donde hay pus, hay que evacuarlo». Se refiere a lo que los médicos deben hacer cuando encuentran un cúmulo de material purulento en cualquier parte del cuerpo humano; esto es, crear una abertura para facilitar su salida y con ello, la evacuación de la toxicidad que produce… Todavía soy incapaz de creer que exista quien que se empeñe en administrar antibióticos para tratar abscesos en vez de favorecer su fluctuación y entonces abrirlos y drenarlos… Siguiendo el aforismo «Ubi pus, ibi evacua», el tratamiento de los abscesos empieza con la incisión, sigue con el drenaje y tras esta operación según el caso, suele dejarse una tira de gasa o ¨mecha¨ para rellenar parcialmente la cavidad de tal forma que no se cierre, siga drenando y cicatrice de adentro hacia afuera, por segunda intención.
El Diccionario Terminológico de Ciencias Médicas de Salvat define el pus como, ¨un líquido más o menos espeso, de color variable y reacción alcalina, producto de una inflamación aguda o crónica, constituido por una parte líquida o suero y otra sólida formada por glóbulos de pus, piocitos, glóbulos blancos y partículas grasa, ácidos grasos y microbios¨. La semilla del dogma galénico que alimentó el concepto de la sepsis por más de mil años: ‘pus bonum et laudabile’, indicaba que ‘la pus es buena y laudable’ y su credo marcó la pauta del cuidado de las heridas durante más de mil años. Es ese pus bueno, laudable o loable el propio de los abscesos calientes y de superficies de granulación, amarillo espeso por su alto contenido de fibrina. Por el contrario, el pus tuberculoso, llamado caseoso, es espeso, casi sólido y parecido al cuajo. El peor es el pus icoroso, también llamado sanioso, claro, acre, maloliente o fétido, secretado por superficies ulceradas de mal carácter, símil del vehiculizado a la población por el pestilente comunismo que ha acogotado y agotado MI país.
Todavía no puedo creer que el pueblo venezolano haya sido incapaz de drenar el icoroso pus representado por 17 años de presencia de un absceso febril y tóxico en continuo crecimiento que ha sido el chavismo destructivo… ese que sufre del síndrome de Stendhal, una condición psicosomática causante de taquicardias, vértigo, confusión, temblores, depresiones y alucinaciones cuando ciertas personas se exponen a una obra de arte excelsa, pero también, cuando malvados son expuestos a esa obra de arte que solía ser el pueblo venezolano, tan alegre, servicial y compenetrado y por ello había que aniquilarlos; pero no ha sido así, 17 años no han bastado para diluir en el olvido la palabra ¨democracia¨ que llevamos muy profundo en el sentimiento colectivo…
El admirado profesor doctor, José Félix Oletta, quien fuera Coordinador de la Comisión de Epidemiología y Representante de la Sociedad Venezolana de Medicina Interna en la Red de Sociedades Científicas Médicas de Venezuela y ex ministro de Sanidad, realizó cálculos propios para proyectar el número de pacientes con diarrea aguda que se presentará durante este año: entre 2.132.000 a 2.340.000 enfermos, lo que equivaldría a un aumento con respecto a 2015 de entre 17,20% y 28,63%. La amibiasis y la hepatitis A, ambas transmitidas por el agua, por el agua insalubre que estamos consumiendo, que también ha aquejado y aquejará al sufrido pueblo venezolano… ¿Cuántos más como HIP-ólitos Guiñaposos?

El ¨índice de miseria¨ publicado ha poco por Bloomberg que es calculado con base a la combinación de la inflación más el desempleo de cada país, muestra que los países ¨menos miserables¨ del mundo son Tailandia, Singapur y Japón. Raúl Castro, Maduro y su camarilla deben estar muy satisfechos y orgullos por el daño intencionado infligido a MI país, pues con un índice de 188.2%, Venezuela es con mucho el lugar más miserable del mundo, seguido por Bosnia 48.97% y Sudáfrica con 32.9%. Por supuesto, la compra de conciencias maquillará los números y nos mostrarán que ese ente ridículo como es el ¨Ministerio de la Felicidad Suprema¨ ha hecho un buen trabajo, como si la felicidad en ausencia de amor, competencia y de corazones compasivos se decretara…
El pueblo venezolano, sin distingos, chavistas y no chavistas, militares y civiles, letrados y analfabetos, laicos y curitas debemos levantarnos al unísono y ¡Ya!, exigir por la vía que sea, nuestro derecho a detener la miseria representada en el alma, el entreguismo y el comportamiento de la mafia criminal que nos ha dirigido hacia el peor de los destinos.
El dócil Consejo Supremo Electoral y el Tribunal Supremo de Injusticia son dos de los tantos abscesos mafiosos implantados en el corazón de la democracia venezolana y en cuyo diccionario no existe el vocablo libertad; apliquemos sin demora el aforismo latino, «Ubi pus, ibi evacua», donde hay pus, hay que evacuarlo…